骨巨细胞瘤(giant cell tumor of bone,GCTB) 是常见的原发性骨肿瘤之一。是由骨髓间质细胞分化而来的,以单核细胞为主要成分的溶骨性肿瘤,又称破骨细胞瘤(osteoclastoma)。骨巨细胞瘤是骨的良性病变,通常单发并且有局部侵袭性。也有人认为骨巨细胞瘤是一种潜在恶性的肿瘤。此肿瘤既非完全良性,也非完全恶性,而是介于这两个极端之间,其侵袭程度表现不一,有的巨细胞瘤经过相对简单的手术就可获得长久的控制,而有的巨细胞瘤却可出现播散转移。对具体的巨细胞瘤患者而言,通过分析其临床、影像和组织学表现来判断预后是很困难的,并且也是很不确定的。自Jaffe于1940年首次描述该肿瘤...[详细]
骨巨细胞瘤的病因目前还不很清楚。
骨巨细胞瘤的发病机制目前还不清楚。与其他实质性肿瘤相比,骨巨细胞瘤的瘤组织十分松软脆弱,血供丰富,瘤组织呈红褐色,肉眼可见黄色的含铁血黄素物质沉积。囊样变多见,近边缘部位有时可刮出较硬韧组织,是由于反应性纤维组织成分较多之故。病理检查应在中心部位由典型瘤组织取材,否则会作出错误判断。 骨巨细胞瘤镜下特征:多核巨细胞均匀散布于大量圆形、椭圆形或肥硕的短梭形单核间质细胞中,两者的胞核无论在体积、形状及染色方面均十分相像。肿瘤富有血管,常伴有出血。出血区的间质细胞中有时可见含铁血黄素颗粒,多核巨细胞绝无吞噬现象。多核巨细胞的核数从数个到数百个不等,核可发生固缩、深染,显示衰老退变现象;大多...[详细]
骨巨细胞瘤的临床表现无特异性,当病变破坏骨皮质并刺激骨膜时或当骨的强度下降即将出现病理骨折时,可以产生临床症状。同大多数骨肿瘤一样,往往因局部的肿胀和疼痛而发现。 1.症状 临床症状的程度不一,一般与就诊时肿瘤的大小无关。有的患者因病理骨折而就诊,就诊时已有大范围的骨破坏。 (1)疼痛:早期多见,一般不剧烈。产生的原因是由于肿瘤生长,髓内压力增高所致。发生于脊椎者,肿瘤可压迫神经或脊髓,产生相应的神经放射痛或截瘫。少数病人可因病理性骨折而就医。 (2)局部肿胀、肿块:出现迟于疼痛症状,肿胀一般较轻,由于骨壳膨胀性改变及反应性水肿所致。如病变穿透骨皮质,形成...[详细]
骨巨细胞瘤可并发病理骨折,脊椎病变者,肿瘤可压迫神经根或脊髓,造成根性痛或截瘫。
病理学表现如下: 1.肉眼所见 术中可见病变掩盖于外观正常的皮质骨或反应骨之下,软组织很容易被剥离。开窗之后可见病变组织血供丰富、易碎、几乎呈海绵样(图3)。 用手术刀或刮匙很容易将病变组织去一刮除物为柔软的红褐色组织,其间散布有金黄色组织。 2.显微镜下所见 巨细胞瘤的主要镜下特征是:形态单调的基质细胞、小而形态均一的多核巨细胞、丰富的血管以及明显的坏死(图4)。 基质细胞含有大的空泡样细胞核,核膜明显,其内含有一个或两个核仁。巨细胞由基质细胞融合而成,体积小而均一,细胞核的特征同基质细胞。病变组织经常由合胞体或巨细胞网络构成...[详细]
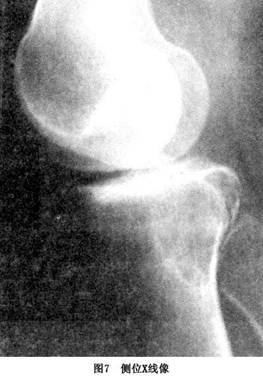
1.X线检查 病变多位于长骨骨端(骨骺部位)。显示中央或偏心性溶骨性破坏,并侵及干骺端。向关节方向延伸可完全破坏软骨下骨质。一般情况下,病变边界较清楚,呈膨胀性改变。病灶周围一般有反应性薄层骨壳存在,骨壳内壁可有骨嵴突出于病灶内,形成X线下所谓“分叶状”或“皂泡样”改变(图5)。部分病例可没有膨胀性改变。肿瘤可破坏或突破骨皮质,进入周围软组织,形成软组织内肿块。骨膜反应一般不存在,有病理性骨折时则另当别论。有时可同时伴有患骨的骨质疏松。骨巨细胞瘤没有钙化肿瘤基质,常可伴有病理性骨折。位于骶骨的骨巨细胞瘤,病变往往是偏心性(图6,7),且常累及一侧骶髂关节,而脊索瘤往往位于骶骨中央。位于脊椎部...[详细]
患者多为20~40岁的成年人,病变在膝关节周围,肿胀、疼痛。X线表现为骨端局限性均匀一致的溶骨性破坏,呈肥皂泡沫状。镜下为基质细胞和多核巨细胞。
手术是治疗骨巨细胞瘤的主要手段。扩大刮除是常用的病变内切除的方法。单纯刮除术后有较高的局部复发率,因而可用一些辅助方法来处理瘤壁,扩大外科边界。常用的辅助方法有液氮、酚、高速磨钻等。这些方法可以使刮除边界扩大1~4mm,并可杀灭残留的肿瘤细胞,降低局部复发率。用骨水泥或植骨填充刮除后造成的空腔。对于切除后不会造成严重功能障碍的部位,如腓骨近端、尺骨远端,则可行大块切除。另外,如果肿瘤反复复发或肿瘤巨大也可考虑行广泛切除。由于放疗有可能导致肉瘤变或继发恶性肿瘤,所以仅对难以切除的罕见病例才考虑采用放疗。 1.肿瘤刮除+残腔植骨术 (1)复发率与处理方法:骨巨细胞瘤的治疗在19...[详细]
绝大多数病例经过及时适当的治疗,可以得到治愈,且可保留满意的关节功能。手术不彻底或无法做彻底是复发的主要原因。有可能出现肺转移。所谓复发,系因原发灶肿瘤细胞去除不彻底之故。Spjut等通过大量病例统计,发现所有的肺转移均发生于某种治疗措施如刮除或照射之后,无一例出现于原发灶未经处理之前。据此他认为截除法较为可靠。我们认为,提高首次治疗的彻底性与可靠性是减少肺部转移的主要措施。肺转移多发于局部反复发作和处理不彻底引起。有明显恶变的病例,截肢后的存活率也大大高于其他种类恶性肿瘤。



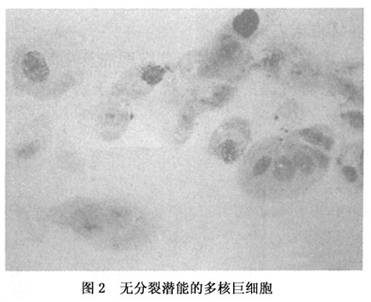 关于骨巨细胞瘤中众多的多核巨细胞的来源及性质有不同意见,或认为系正常破骨细胞,或认为是巨噬细胞融合而成。据我们的研究,在体外培养倒置显微镜下活体细胞观察及缩时电影下研究,证明多核巨细胞在培养状态下反复劈裂,直至形成单核的、无法与固有间质细胞区分的细胞,且可繁殖传代。我们据此认为两者系同源性,多核巨细胞乃是肿瘤性间质细胞融合后在体内以合胞体形式存在者。最新研究结果证明多核巨细胞是间质中的反应性单核细胞融合而来。间质细胞可表达某些细胞因子和分化因子,如MCPI、ODF和M-CSF。这些分子都是间质中原形的单核细胞的化学吸引因子。多核巨细胞尽管有一定的溶骨能力,但并非真正的破骨细胞(osteoclast)。因而,骨巨细胞瘤的命名方法也值得商榷。 对骨巨细胞瘤的分级,Jaffe等1940年提出的分级标准主要依据巨细胞数的多寡及间质细胞的分化程度:多核巨细胞甚多、间质细胞分化良好者属1级,被视为良性;反之,多核巨细胞很少、间质细胞分化较差、有丝分裂像多者属3级,被视为恶性;介于两者之间者为2级。目前多沿用这一分级标准。但不少作者发现,此种分级与肿瘤生物学行为并不平行,某些1级骨巨细胞瘤可表现为局部高度浸润性生长,甚至发生远隔转移。分级的目的在于指导临床,有助于选择治疗方式和判断预后,但Jaffe的分类标准显然不符上述要求。据我们的研究资料,多核巨细胞大而多,是肿瘤高度活跃状态的表现;反之,多核巨细胞少,间质中梭形细胞成分增多,则是病变趋于稳定的表现。原发的恶性骨巨细胞瘤很难与纤维肉瘤或恶性纤维组织细胞瘤相鉴别,而有些原发的良性骨巨细胞瘤经过多次复发或照射后,可发生恶性变,多数变为纤维肉瘤,此时可称之为“骨巨细胞瘤恶性变”。
关于骨巨细胞瘤中众多的多核巨细胞的来源及性质有不同意见,或认为系正常破骨细胞,或认为是巨噬细胞融合而成。据我们的研究,在体外培养倒置显微镜下活体细胞观察及缩时电影下研究,证明多核巨细胞在培养状态下反复劈裂,直至形成单核的、无法与固有间质细胞区分的细胞,且可繁殖传代。我们据此认为两者系同源性,多核巨细胞乃是肿瘤性间质细胞融合后在体内以合胞体形式存在者。最新研究结果证明多核巨细胞是间质中的反应性单核细胞融合而来。间质细胞可表达某些细胞因子和分化因子,如MCPI、ODF和M-CSF。这些分子都是间质中原形的单核细胞的化学吸引因子。多核巨细胞尽管有一定的溶骨能力,但并非真正的破骨细胞(osteoclast)。因而,骨巨细胞瘤的命名方法也值得商榷。 对骨巨细胞瘤的分级,Jaffe等1940年提出的分级标准主要依据巨细胞数的多寡及间质细胞的分化程度:多核巨细胞甚多、间质细胞分化良好者属1级,被视为良性;反之,多核巨细胞很少、间质细胞分化较差、有丝分裂像多者属3级,被视为恶性;介于两者之间者为2级。目前多沿用这一分级标准。但不少作者发现,此种分级与肿瘤生物学行为并不平行,某些1级骨巨细胞瘤可表现为局部高度浸润性生长,甚至发生远隔转移。分级的目的在于指导临床,有助于选择治疗方式和判断预后,但Jaffe的分类标准显然不符上述要求。据我们的研究资料,多核巨细胞大而多,是肿瘤高度活跃状态的表现;反之,多核巨细胞少,间质中梭形细胞成分增多,则是病变趋于稳定的表现。原发的恶性骨巨细胞瘤很难与纤维肉瘤或恶性纤维组织细胞瘤相鉴别,而有些原发的良性骨巨细胞瘤经过多次复发或照射后,可发生恶性变,多数变为纤维肉瘤,此时可称之为“骨巨细胞瘤恶性变”。 用手术刀或刮匙很容易将病变组织去一刮除物为柔软的红褐色组织,其间散布有金黄色组织。 2.显微镜下所见 巨细胞瘤的主要镜下特征是:形态单调的基质细胞、小而形态均一的多核巨细胞、丰富的血管以及明显的坏死(图4)。
用手术刀或刮匙很容易将病变组织去一刮除物为柔软的红褐色组织,其间散布有金黄色组织。 2.显微镜下所见 巨细胞瘤的主要镜下特征是:形态单调的基质细胞、小而形态均一的多核巨细胞、丰富的血管以及明显的坏死(图4)。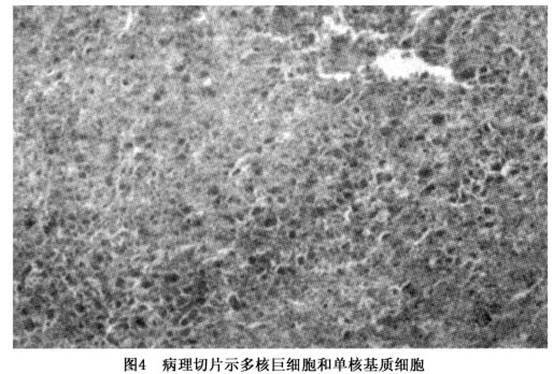 基质细胞含有大的空泡样细胞核,核膜明显,其内含有一个或两个核仁。巨细胞由基质细胞融合而成,体积小而均一,细胞核的特征同基质细胞。病变组织经常由合胞体或巨细胞网络构成,很难辨别出基质细胞和巨细胞。这些细胞和血管一起即构成了有活力的肿瘤组织,其质地柔软易碎且呈红褐色。 在病变的其他部位可以见到完全不同的图像。这些区域由较硬的黄色组织构成。其显著特征是大片的坏死区,坏死区内有多核巨细胞的残影、成熟的纤维组织、含铁血黄素颗粒并且偶尔可见小团的体积较大且充满脂肪的组织细胞。 在病变组织的毛细血管和小静脉内也可见到肿瘤细胞栓。在肿瘤侵犯关节软骨的部位,肿瘤细胞看上去直接破坏关节软骨。 3.病理特点 肿瘤组织为淡红色脆弱的肉芽样组织,因出血可呈暗红色。其中常混以坏死组织,瘤内有大小不等的囊腔形成,内含少量血性或棕黄色液体,腔内覆以光滑的薄膜。镜下见丰富的血管网,充满形状一致的短梭形、圆形或椭圆形间质细胞和散在的多核巨细胞,巨细胞胞核相似。根据间质细胞的多少和分化程度,以及巨细胞核数的多少可分为不同等级。Ⅰ级为良性,间质细胞较少,巨细胞大,核多,偶有肺转移;Ⅱ级介于良、恶性之间,间质细胞较多,核有轻度异形性,有分裂象,巨细胞较少,核较少;Ⅲ级为恶性,间质细胞增多密集,胞核有程度不同的异形性,分裂象多,巨细胞很小,核很少且有异形。
基质细胞含有大的空泡样细胞核,核膜明显,其内含有一个或两个核仁。巨细胞由基质细胞融合而成,体积小而均一,细胞核的特征同基质细胞。病变组织经常由合胞体或巨细胞网络构成,很难辨别出基质细胞和巨细胞。这些细胞和血管一起即构成了有活力的肿瘤组织,其质地柔软易碎且呈红褐色。 在病变的其他部位可以见到完全不同的图像。这些区域由较硬的黄色组织构成。其显著特征是大片的坏死区,坏死区内有多核巨细胞的残影、成熟的纤维组织、含铁血黄素颗粒并且偶尔可见小团的体积较大且充满脂肪的组织细胞。 在病变组织的毛细血管和小静脉内也可见到肿瘤细胞栓。在肿瘤侵犯关节软骨的部位,肿瘤细胞看上去直接破坏关节软骨。 3.病理特点 肿瘤组织为淡红色脆弱的肉芽样组织,因出血可呈暗红色。其中常混以坏死组织,瘤内有大小不等的囊腔形成,内含少量血性或棕黄色液体,腔内覆以光滑的薄膜。镜下见丰富的血管网,充满形状一致的短梭形、圆形或椭圆形间质细胞和散在的多核巨细胞,巨细胞胞核相似。根据间质细胞的多少和分化程度,以及巨细胞核数的多少可分为不同等级。Ⅰ级为良性,间质细胞较少,巨细胞大,核多,偶有肺转移;Ⅱ级介于良、恶性之间,间质细胞较多,核有轻度异形性,有分裂象,巨细胞较少,核较少;Ⅲ级为恶性,间质细胞增多密集,胞核有程度不同的异形性,分裂象多,巨细胞很小,核很少且有异形。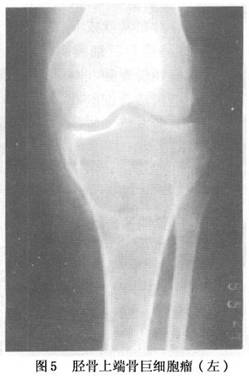

 偶尔发生于骨突部位,如大小粗隆。骨盆和肩胛骨等扁平骨很少见。也有报道骨巨细胞瘤发生于手足部位。脊柱部位(除骶骨外)也很罕见。 骨巨细胞瘤均表现为溶骨性破坏,并有很宽的移行带。病变区的骨皮质常膨胀变薄。病变内残留的骨嵴在X线上表现为分隔现象。肿瘤也可以侵入周围的软组织(图8)。
偶尔发生于骨突部位,如大小粗隆。骨盆和肩胛骨等扁平骨很少见。也有报道骨巨细胞瘤发生于手足部位。脊柱部位(除骶骨外)也很罕见。 骨巨细胞瘤均表现为溶骨性破坏,并有很宽的移行带。病变区的骨皮质常膨胀变薄。病变内残留的骨嵴在X线上表现为分隔现象。肿瘤也可以侵入周围的软组织(图8)。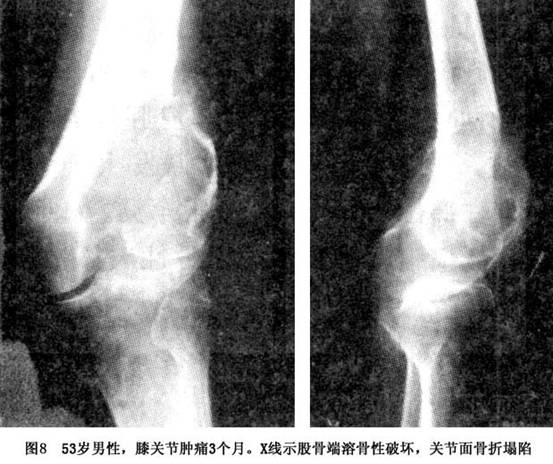 一些侵袭性的溶骨性病变的X线表现类似于骨巨细胞瘤,如动脉瘤样骨囊肿和甲状腺功能亢进中的棕色瘤。 2.CT检查 CT检查对确定肿瘤边界方面超过X线片及断层摄片。肿瘤呈实体性改变,CT值与肌肉相近。有时肿瘤内含有囊腔,但很少像动脉瘤样骨囊肿那样看到液体平面。反应性骨壳与正常骨皮质不同,较少钙化,CT检查对于明确与关节软骨及关节腔的关系和肿瘤侵犯周围软组织的程度很有帮助,新型的双螺旋CT通过静脉注射造影剂后,可进行各层面的重建显示肿瘤内的血管,可以替动脉造影。 3.磁共振成像(MRI) 磁共振成像是骨巨细胞瘤最好的成像方法,它具有高质量的对比度和分辨率。肿瘤在纵向弛豫时间(T1加权像)呈现低强度信号。在横向弛豫时间(T2加权像)表现为高强度信号。因此看髓内病变最好用T1加权像,在观察皮质外病变时最好用T2加权像。MRI在显示任何骨外的侵犯及关节累及程度有优势,而CT对于观察骨皮质破坏及反应性骨壳具有特点。MRI及CT对早期发现肿瘤的复发非常有用。绝大多数病变由数量不等的存活组织和坏死组织混合构成。这样的病变其MRI信号不均匀,高信号和低信号区相间存在。 软骨下病变向邻近关节的蔓延通常发生于关节内韧带的起止点处,比较常见的是膝关节的交叉韧带。直接通过关节软骨向关节内蔓延比较少见,但确实可以发生。巨细胞瘤这种直接侵犯和破坏关节软骨的倾向,虽不为其所独有,但比其他任何肿瘤(包括恶性肿瘤)都常见。通过病理骨折向关节内蔓延不常见,但确可发生。因此当有病理骨折发生时,必须检查有无关节内蔓延。对整个病变标本进行观察,其外观是非常多样化的。有的病变完全由柔软、血供丰富且呈红褐色的易碎组织构成。由于这种病变含水量高,因此在MRI上表现为质地均匀的高信号(图9)。
一些侵袭性的溶骨性病变的X线表现类似于骨巨细胞瘤,如动脉瘤样骨囊肿和甲状腺功能亢进中的棕色瘤。 2.CT检查 CT检查对确定肿瘤边界方面超过X线片及断层摄片。肿瘤呈实体性改变,CT值与肌肉相近。有时肿瘤内含有囊腔,但很少像动脉瘤样骨囊肿那样看到液体平面。反应性骨壳与正常骨皮质不同,较少钙化,CT检查对于明确与关节软骨及关节腔的关系和肿瘤侵犯周围软组织的程度很有帮助,新型的双螺旋CT通过静脉注射造影剂后,可进行各层面的重建显示肿瘤内的血管,可以替动脉造影。 3.磁共振成像(MRI) 磁共振成像是骨巨细胞瘤最好的成像方法,它具有高质量的对比度和分辨率。肿瘤在纵向弛豫时间(T1加权像)呈现低强度信号。在横向弛豫时间(T2加权像)表现为高强度信号。因此看髓内病变最好用T1加权像,在观察皮质外病变时最好用T2加权像。MRI在显示任何骨外的侵犯及关节累及程度有优势,而CT对于观察骨皮质破坏及反应性骨壳具有特点。MRI及CT对早期发现肿瘤的复发非常有用。绝大多数病变由数量不等的存活组织和坏死组织混合构成。这样的病变其MRI信号不均匀,高信号和低信号区相间存在。 软骨下病变向邻近关节的蔓延通常发生于关节内韧带的起止点处,比较常见的是膝关节的交叉韧带。直接通过关节软骨向关节内蔓延比较少见,但确实可以发生。巨细胞瘤这种直接侵犯和破坏关节软骨的倾向,虽不为其所独有,但比其他任何肿瘤(包括恶性肿瘤)都常见。通过病理骨折向关节内蔓延不常见,但确可发生。因此当有病理骨折发生时,必须检查有无关节内蔓延。对整个病变标本进行观察,其外观是非常多样化的。有的病变完全由柔软、血供丰富且呈红褐色的易碎组织构成。由于这种病变含水量高,因此在MRI上表现为质地均匀的高信号(图9)。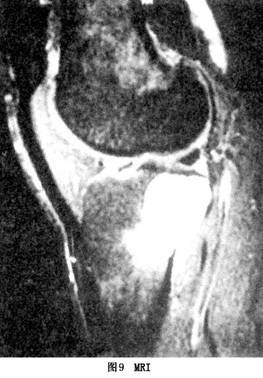 另有一些病变主要由较硬的黄色干酪样组织或海绵样坏死组织构成,几乎不含血管组织。这些区域由坏死的肿瘤组织和大而充满脂肪的组织细胞构成。
另有一些病变主要由较硬的黄色干酪样组织或海绵样坏死组织构成,几乎不含血管组织。这些区域由坏死的肿瘤组织和大而充满脂肪的组织细胞构成。 为了降低复法率,在肿瘤刮除后对腔壁采取了许多辅助性的措施(adjuvant procedure)如液氮冷冻、化学剂腐蚀(包括苯酚、乙醇、氯化锌等)、蒸馏水浸泡、高速磨头研磨等,但复发率仍未降至令人满意的程度。另外,对于病变达到软骨下的病例甚至做致密性植骨(densely parking),在负重时会造成关节面塌陷,造成退行性关节病。近些年来国内外广泛采用骨水泥充填的方法,使复发率明显降低。其优点为:方法简单、患者可早期负重。骨水泥的聚合热可杀灭腔壁上的瘤细胞。缺点为:残留骨壳过分薄弱时,可造成骨折,因而,常需要作钢板螺丝钉的辅助固定。对于软骨下病变,由于刚硬的骨水泥,缺乏骨松质对软骨的缓冲保护作用,随着随访时间的延长,软骨会出现磨损,也可出现退行性关节病。另外,当肿瘤刮除后不采取前述的可靠的辅助措施,单靠骨水泥的聚合热(表面温度约60℃,持续数分钟)并不能彻底杀灭深藏的瘤细胞,因而,其复发率仍不能轻视(图10)。骨巨细胞瘤的治疗以手术为主。放射治疗只适于某些特殊情况,如在手术不易完全清除病灶的部位,试行放疗或可控制其发展。据文献报道,放疗效果不可靠,转变为肉瘤发生率较高,多出现于照射后3年左右,以纤维肉瘤变为主。
为了降低复法率,在肿瘤刮除后对腔壁采取了许多辅助性的措施(adjuvant procedure)如液氮冷冻、化学剂腐蚀(包括苯酚、乙醇、氯化锌等)、蒸馏水浸泡、高速磨头研磨等,但复发率仍未降至令人满意的程度。另外,对于病变达到软骨下的病例甚至做致密性植骨(densely parking),在负重时会造成关节面塌陷,造成退行性关节病。近些年来国内外广泛采用骨水泥充填的方法,使复发率明显降低。其优点为:方法简单、患者可早期负重。骨水泥的聚合热可杀灭腔壁上的瘤细胞。缺点为:残留骨壳过分薄弱时,可造成骨折,因而,常需要作钢板螺丝钉的辅助固定。对于软骨下病变,由于刚硬的骨水泥,缺乏骨松质对软骨的缓冲保护作用,随着随访时间的延长,软骨会出现磨损,也可出现退行性关节病。另外,当肿瘤刮除后不采取前述的可靠的辅助措施,单靠骨水泥的聚合热(表面温度约60℃,持续数分钟)并不能彻底杀灭深藏的瘤细胞,因而,其复发率仍不能轻视(图10)。骨巨细胞瘤的治疗以手术为主。放射治疗只适于某些特殊情况,如在手术不易完全清除病灶的部位,试行放疗或可控制其发展。据文献报道,放疗效果不可靠,转变为肉瘤发生率较高,多出现于照射后3年左右,以纤维肉瘤变为主。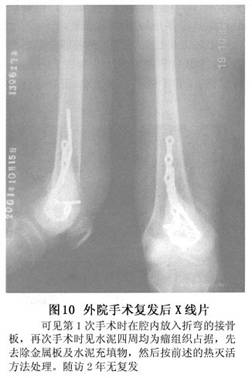 (2)本院治疗经验:11年以来,本院骨肿瘤研究所利用微波辐射产生的热能治疗全身各处的不同类型的骨肿瘤达600余例,积累了比较丰富的经验,使其成为一种实用而有效的治疗方法,用于治疗骨巨细胞瘤取得了非常良好的效果。该肿瘤血运丰富,含水量高达90%以上,这对吸收微波能量非常有利,手术过程简单,只暴露瘤腔前后壁,不必将所有肌肉附丽剥开,将主要血管束分离后,无须置入降温塑料袋,即可以2或3根天线直接插入瘤腔内,在严密的热监控下,输入微波能量。2~3min后,腔内温度即可达到70℃左右,且分布均匀,待温度降至60℃以下时再予辐射,维持30min或更长。这样瘤壁上的深藏的瘤细胞均可被彻底杀灭。且软骨组织持续被降温,保持活性。残留的骨壁组织仍保留有骨再生能力(尽管其血液供应也可被阻断),然后很容易刮除松脆的热灭活瘤组织,骨重建方法为以数个适当长短的纵行自体或异体骨皮质条,架于骨髓腔与骨壳、软骨峡壁之间,缝隙内充填50%以上的异体骨屑及40%左右的骨水泥混合物。待骨水泥聚合后,其机械强度甚好。如果骨腔的横径超过骨段横径的3/4,用髁钢板作预防性内固定(图11)。术后在免负重支架(partial weigh-bearing brace)保护下即可行走。半年后即可除去支架。
(2)本院治疗经验:11年以来,本院骨肿瘤研究所利用微波辐射产生的热能治疗全身各处的不同类型的骨肿瘤达600余例,积累了比较丰富的经验,使其成为一种实用而有效的治疗方法,用于治疗骨巨细胞瘤取得了非常良好的效果。该肿瘤血运丰富,含水量高达90%以上,这对吸收微波能量非常有利,手术过程简单,只暴露瘤腔前后壁,不必将所有肌肉附丽剥开,将主要血管束分离后,无须置入降温塑料袋,即可以2或3根天线直接插入瘤腔内,在严密的热监控下,输入微波能量。2~3min后,腔内温度即可达到70℃左右,且分布均匀,待温度降至60℃以下时再予辐射,维持30min或更长。这样瘤壁上的深藏的瘤细胞均可被彻底杀灭。且软骨组织持续被降温,保持活性。残留的骨壁组织仍保留有骨再生能力(尽管其血液供应也可被阻断),然后很容易刮除松脆的热灭活瘤组织,骨重建方法为以数个适当长短的纵行自体或异体骨皮质条,架于骨髓腔与骨壳、软骨峡壁之间,缝隙内充填50%以上的异体骨屑及40%左右的骨水泥混合物。待骨水泥聚合后,其机械强度甚好。如果骨腔的横径超过骨段横径的3/4,用髁钢板作预防性内固定(图11)。术后在免负重支架(partial weigh-bearing brace)保护下即可行走。半年后即可除去支架。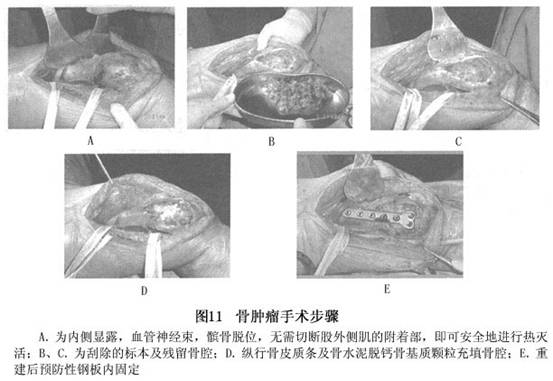 用上述方法已处理102例各部位骨巨细胞瘤患者,其中40%左右以上为复发后从他院转来的病例,仅有1例需2次手术,所有病例均随访11年,尚未见复发者。关节功能得到最大限度的保留。部分患者可从事重体力劳动(图12)。本组中早期病例仅做骨移植,出现数例关节塌陷。使用新植骨材料后,关节塌陷现象完全消失。
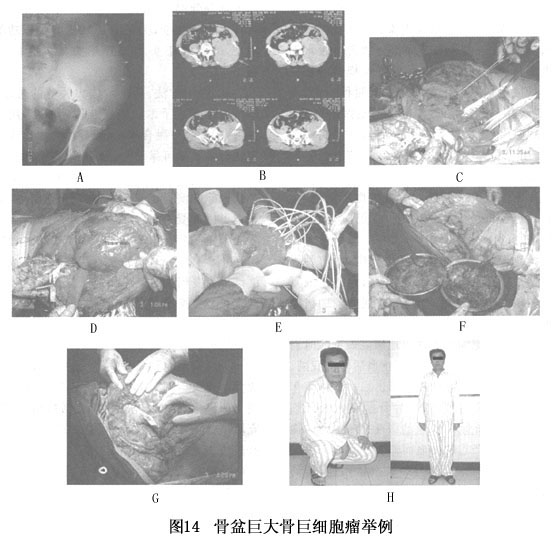
用上述方法已处理102例各部位骨巨细胞瘤患者,其中40%左右以上为复发后从他院转来的病例,仅有1例需2次手术,所有病例均随访11年,尚未见复发者。关节功能得到最大限度的保留。部分患者可从事重体力劳动(图12)。本组中早期病例仅做骨移植,出现数例关节塌陷。使用新植骨材料后,关节塌陷现象完全消失。 不过对紧贴软骨下的病变,重建后于数年内可见关节软骨部分磨损现象。近来我们对此种病例,在重建时于关节面部分放置含骨水泥比例尽量减少的充填物,使其弹性模量与松质骨尽量接近。手术并发症主要有两种:一为术后骨折(有3例骨折,需再次植骨及固定),有1例出现感染,需去除瘤段骨。待感染控制3个月后,用大段异体骨移植融合膝关节。总体来讲,复发率已降至非常令人满意的程度,并发症发生率也很低。一旦植入的骨质血管化后,爬行替代过程即可发生,植入骨和残留骨壳发生生物锚定(biological anchorage)。 出现于大型扁平骨的巨细胞瘤(如肩胛骨和骨盆)。刮除时会出现凶猛的出血。在视野不清的情况下很难刮除彻底,前述的辅助措施也难以施行。因而复发率甚高。图13为一肩胛骨骨巨细胞瘤患者在当地医院做刮除时遇到不可控制的出血,勉强填压止血后转来我院。用微波热灭活法很好的控制了出血。随访3年肩关节功能完好。图14为骨盆巨大骨巨细胞瘤患者,被非骨科专业的医生通过腹腔“摘除”肿瘤,遇到严重的出血而作罢。在本院行第2次手术时。腹膜与瘤块严重粘连,需切除大块腹膜。盆腔内结构(如髂外血管、股神经、输尿管等)解剖困难。按热灭活法进行处理和重建,骨盆环连续性得以保留,患者步行出院,髋关节功能优良。
不过对紧贴软骨下的病变,重建后于数年内可见关节软骨部分磨损现象。近来我们对此种病例,在重建时于关节面部分放置含骨水泥比例尽量减少的充填物,使其弹性模量与松质骨尽量接近。手术并发症主要有两种:一为术后骨折(有3例骨折,需再次植骨及固定),有1例出现感染,需去除瘤段骨。待感染控制3个月后,用大段异体骨移植融合膝关节。总体来讲,复发率已降至非常令人满意的程度,并发症发生率也很低。一旦植入的骨质血管化后,爬行替代过程即可发生,植入骨和残留骨壳发生生物锚定(biological anchorage)。 出现于大型扁平骨的巨细胞瘤(如肩胛骨和骨盆)。刮除时会出现凶猛的出血。在视野不清的情况下很难刮除彻底,前述的辅助措施也难以施行。因而复发率甚高。图13为一肩胛骨骨巨细胞瘤患者在当地医院做刮除时遇到不可控制的出血,勉强填压止血后转来我院。用微波热灭活法很好的控制了出血。随访3年肩关节功能完好。图14为骨盆巨大骨巨细胞瘤患者,被非骨科专业的医生通过腹腔“摘除”肿瘤,遇到严重的出血而作罢。在本院行第2次手术时。腹膜与瘤块严重粘连,需切除大块腹膜。盆腔内结构(如髂外血管、股神经、输尿管等)解剖困难。按热灭活法进行处理和重建,骨盆环连续性得以保留,患者步行出院,髋关节功能优良。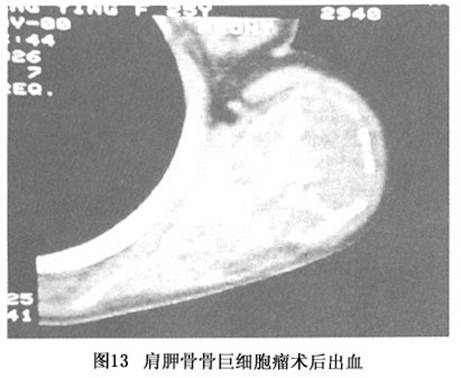
 2.节段截除术 (1)适应证:仅用于如下情况: ①肿瘤侵犯绝大部分骨端,关节面已经塌陷;或病理表现已有纤维肉瘤改变; ②截除后不遗留明显功能障碍者,如腓骨小头和尺骨小头处的骨巨细胞瘤。 (2)常用方法:对于构成大关节的骨端,截除后常需重建手术以恢复肢体功能,常用方法如下: ①膝关节融合术:大段异体骨移植作膝关节融合术效果可靠,持久耐用,缺点为膝关节丧失活动度。 ②半关节移植术:即用尸体半关节替代截除的瘤段。骨软骨排斥反应较小,受体基本可以接受。据报道,截骨处愈合满意。但膝关节不稳定且动度欠佳,并容易发生骨折塌陷,感染等合并症,骨质爬行代替难以完成,最终结果为夏柯关节。采用此法应十分慎重。 ③人工关节置换术:因假体杠杆长,与骨干衔接处松动可能性大。机械障碍、松动、感染是失败的主要原因。 无论选用何种重建方式,关节功能均全部或大部丧失,所以节段截除手术适应证的选择应十分慎重,能按上法刮除,灭活残留瘤细胞,充填植骨者,决不应作任何类型的破坏性手术。截肢决定尤需慎重,仅限于确已明显恶变或局部广泛浸润无法彻底切除的病例。 3.肺部转移问题 不仅恶变病例,一些病理诊断为明显“良性”(即Jaffe标准的1级)的病例,肺部转移也屡有发生,大多在多次复发反复刮除之后。肺部转移灶与骨原发灶病理表现完全一致,也存在大量多核巨细胞,不能理解为正常破骨细胞的聚集。近年来对此类转移灶的处理趋向取积极态度,楔形切除或单纯瘤块摘除常取得较好效果,使不少患者得以生存。有报道两肺共摘除90余个转移灶者,术后2年仍健在。 关节软骨对骨巨细胞瘤有很强的抵抗力,几乎见不到肿瘤直接穿破软骨进入关节腔者。在关节受累病例,大
2.节段截除术 (1)适应证:仅用于如下情况: ①肿瘤侵犯绝大部分骨端,关节面已经塌陷;或病理表现已有纤维肉瘤改变; ②截除后不遗留明显功能障碍者,如腓骨小头和尺骨小头处的骨巨细胞瘤。 (2)常用方法:对于构成大关节的骨端,截除后常需重建手术以恢复肢体功能,常用方法如下: ①膝关节融合术:大段异体骨移植作膝关节融合术效果可靠,持久耐用,缺点为膝关节丧失活动度。 ②半关节移植术:即用尸体半关节替代截除的瘤段。骨软骨排斥反应较小,受体基本可以接受。据报道,截骨处愈合满意。但膝关节不稳定且动度欠佳,并容易发生骨折塌陷,感染等合并症,骨质爬行代替难以完成,最终结果为夏柯关节。采用此法应十分慎重。 ③人工关节置换术:因假体杠杆长,与骨干衔接处松动可能性大。机械障碍、松动、感染是失败的主要原因。 无论选用何种重建方式,关节功能均全部或大部丧失,所以节段截除手术适应证的选择应十分慎重,能按上法刮除,灭活残留瘤细胞,充填植骨者,决不应作任何类型的破坏性手术。截肢决定尤需慎重,仅限于确已明显恶变或局部广泛浸润无法彻底切除的病例。 3.肺部转移问题 不仅恶变病例,一些病理诊断为明显“良性”(即Jaffe标准的1级)的病例,肺部转移也屡有发生,大多在多次复发反复刮除之后。肺部转移灶与骨原发灶病理表现完全一致,也存在大量多核巨细胞,不能理解为正常破骨细胞的聚集。近年来对此类转移灶的处理趋向取积极态度,楔形切除或单纯瘤块摘除常取得较好效果,使不少患者得以生存。有报道两肺共摘除90余个转移灶者,术后2年仍健在。 关节软骨对骨巨细胞瘤有很强的抵抗力,几乎见不到肿瘤直接穿破软骨进入关节腔者。在关节受累病例,大 浙公网安备
33010902000463号
浙公网安备
33010902000463号



