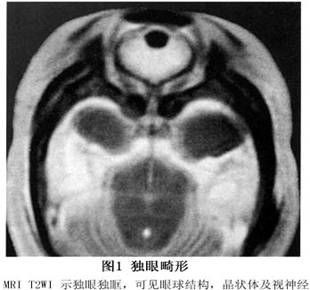
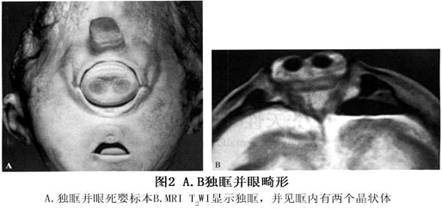
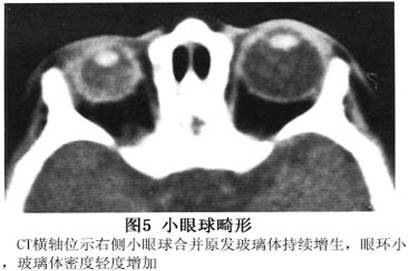
先天性眼球发育畸形和变异,如独眼(cyclopia)(图1),独眶并眼(synophthalmia)(图2),3眼以及双面4眼(ianiceps)(图3)等,大多同时合并有颅面和眼眶发育异常。大都合并严重先天性颅面异常,但临床常见者仍是先天性无眼球畸形和小眼球畸形。 先天性小眼球合并眼眶囊肿(congenital microphthalmos with orbital cyst)是在胚胎3~5周时,胚裂闭合过程中因某种原因未能闭合,部分发育不良的神经外胚叶组织突出入眼眶,形成囊肿。由于眼球的缺损常在眼球的下方,因此囊肿也多见于眶下部。眼眶内囊肿属于继发性改变。...[详细]
胚胎时期,眼球的发生和发育经过眼泡、眼杯和胚裂闭合几个时期。当胚胎发育至3.2mm长时(3周),前脑两侧隆起,形成眼泡。至胚胎4.5mm长,眼泡远端和下方向内凹陷,形成眼杯。眼杯下方的裂口名胚裂,中胚叶组织经过此裂进入胚胎眼内。胚胎发育至12mm(5周)时胚裂开始闭合,至胚胎17mm闭合完全。眼杯周围的中胚叶组织形成脉络膜和巩膜等。如胚裂未能按时闭合,眼杯成分经过中胚叶相应之裂口向眼外增长,便形成了眼眶囊肿。囊肿是不成熟的视网膜经眼球壁缺失向外疝出的球形肿物,与小眼球是一体的。
先天性小眼球畸形是胎儿在发育过程中,眼球在胚胎裂闭合以后停止发育的结果。如不伴有眼或其他先天畸形。常以真正小眼球或单独侏儒小眼球(nanophthalmos)称之,或称纯小眼球(pure microphthalmic)。小眼球合并眼眶囊肿为胚胎发育过程中胚裂闭合不全引起。在小眼球的未闭合的缺口部,神经上皮增殖,通过缺口形成眼眶囊肿,其内充以液体,并多位于小眼球下方,与其紧密相连,多为单侧发病。
小眼球和囊肿发生于胚胎时期,出生后或婴儿期即被父母发现。多发生于一侧眼,约1/3为双眼。初时眼窝塌陷,睑裂小,结膜囊内可见小眼球;或由于眼球太小,被结膜遮盖,眼球不能发现,用眼钩拉开结膜,可在锥形结膜囊顶端找到黑灰色角膜和眼球。随着年龄增长。囊肿逐渐肿大,下睑向前隆起,青蓝色,可扪及软性肿物。小眼球向上移位,下部结膜也呈青蓝色隆起,或自睑裂突出。肿物内有澄清的液体,在下睑和结膜表面照光,整个囊肿透亮。一般情况囊肿位于眼球以下,下睑之后。约有6%病例囊肿位于眼球上方,这是由于囊肿自下绕至眼球以上,或非典型的胚裂位于上方。偶见小眼球与囊肿无明显联系,只有病理组织学检查才能证实二者的密切关系。
在临床上除眼部异常之外,少数病例伴有身体其他部位的先天畸形。如唇裂、狼咽、小头颅,缺乏视束和外侧膝状体,大脑白质较少以及脑膜-脑膨出、心血管和泌尿生殖器发育异常等。
病理学检查:先天性小眼球因发育程度不同病理所见可不一致。巨检所见为大小不等、形状不一的小眼球,在其下面连接1个大囊肿。小眼球内晶状体混浊、钙化,可与后部的视网膜粘连。视网膜未分化或分化不良,可见菊花样排列细胞和胶质增生。眼球下方的胚裂未闭合,不成熟的视网膜与眶内囊肿的内壁相连续。囊肿可有一或数个,圆形、不规则或分叶状。色素膜和玻璃体可进入囊肿一个短距离。囊肿壁分为两层,内层为分化程度不等的视网膜层,往往不完全地衬于囊内壁。镜下可见增殖的神经胶质和发育不完全的视网膜,偶见菊花样排列的原始视网膜细胞。囊壁的外层为纤维血管组织,系因囊肿压迫周围组织,成纤维细胞增生所致。囊内含有淡黄色澄清液体,内有小...[详细]
1.X线 无眼球或小眼球者,显示其眼眶骨窝发育较小而圆。也可见眶内有球形软组织块影,患侧眶骨及视神经孔一般发育较小,甚至缺如。先天性小眼球合并眶内囊肿者,如囊肿小,眼眶发育多较小;如囊肿较大则眼眶骨窝可正常或扩大变形。 2.超声波(US)检查 可明确显示有无眼球及小眼球,如合并囊肿,多为无回声,并与眼球相连,随压迫变形 3.CT 表现为眶内眼球缺如或眼环变小,三维成像可显示眶发育小(图4),或合并其他颅面骨异常,如合并原发玻璃体持续增生或玻璃体密度轻度增加。平扫眶内小眼球呈高或低密度阴影,眼眶内囊肿表现为低密度区,常位于眼球后下方,边界清楚,增强后囊内容物不强化。...[详细]
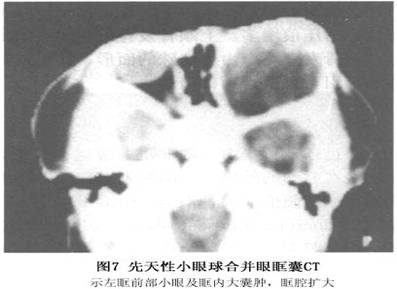
出生以后发现小眼球,随着患儿的增长,下睑逐渐隆起,透见青蓝色,并可扪及软性肿物,这些典型临床发现便可做出正确诊断。超声探查发现小眼球及其所连接的囊肿,囊内缺乏回声(图6)。CT扫描可见与眼睑贴附的小眼球及其后下方的高密度占位病变(图7),CT值差别较大。注射造影剂后环形强化。CT还可发现眶容积明显扩大,有时小眼球形成钙斑。MRI发现囊性肿物在小眼球之下,边界清楚。T1WI为低信号,与玻璃体等强度或稍高。在T2WI上,信号强度增高为高信号,与玻璃体等强度或稍低,但高于脂肪信号强度。...[详细]
反复抽吸囊液,或以硬化剂冲洗后加压包扎,使囊腔闭合。因常伴有结膜囊狭窄,手术治疗往往必要。摘除小眼球及囊肿,结膜囊狭窄成形。如眼球发育程度较高,仍保持一定视力,或有较好的外观,也可单纯摘除囊肿,修补眼球裂孔,保留眼球及视功能;保持正常眶内压,使眼眶得到正常发育。若眼球大小,无恢复视力可能者,可将其同囊肿一起摘除,同时安放义眼座,为随后安装义眼做准备。
预后不良,与先天性异常程度有关。
注意做好产前检查和诊断,提高优生率。


 先天性小眼球合并眼眶囊肿(congenital microphthalmos with orbital cyst)是在胚胎3~5周时,胚裂闭合过程中因某种原因未能闭合,部分发育不良的神经外胚叶组织突出入眼眶,形成囊肿。由于眼球的缺损常在眼球的下方,因此囊肿也多见于眶下部。眼眶内囊肿属于继发性改变。
先天性小眼球合并眼眶囊肿(congenital microphthalmos with orbital cyst)是在胚胎3~5周时,胚裂闭合过程中因某种原因未能闭合,部分发育不良的神经外胚叶组织突出入眼眶,形成囊肿。由于眼球的缺损常在眼球的下方,因此囊肿也多见于眶下部。眼眶内囊肿属于继发性改变。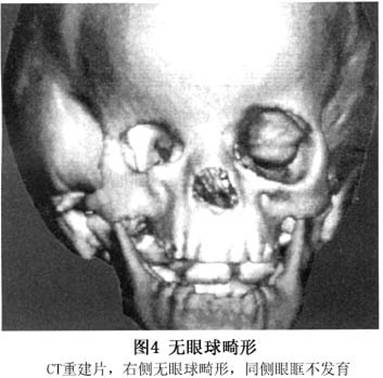

 浙公网安备
33010902000463号
浙公网安备
33010902000463号



