食管穿孔(perforation of esophagus)是最严重的胃肠道急症之一,据报道其病死率为10%~46%。预后取决于致病原因、受伤部位、食管的基础病变以及受伤后开始治疗的时间。早期诊断与治疗有赖于对该病的高度警惕以及对相应的临床表现做出正确的判断。
1.病因 酗酒、妊娠剧烈呕吐、严重的晕船、暴食、体重增加、长期咳嗽或呃逆、哮喘的持续状态、产婴及癫痫发作。食管有远端梗阻时(如肿瘤、狭窄、食管环、食管网状隔膜),用力吞咽也可以导致食管的压力性破裂。神经系统的疾患(如脑瘤、脑出血、脑动脉瘤以及开颅术后)可使压力性食管破裂的发生率增加10倍。 2.分类及特点 根据原因食管穿孔可分为外伤性食管穿孔、冲击波引起的食管破裂、医源性食管穿孔、食管异物所致穿孔及自发性食管破裂。 (1)外伤性食管穿孔:外伤性食管穿孔又分为开放性食管穿孔和闭合性食管穿孔2类。开放性食管穿孔主要是由枪弹、弹片及刃器引起。食管有其解剖位置的特点,特别是...[详细]
虽然引起食管穿孔的病因不同,但穿孔后的病理生理变化都是一致的。食管穿孔后,有强烈刺激作用的胃内容物及带有各种口腔内细菌的唾液和食物等,迅速经破口进入纵隔,引起严重的纵隔感染。炎症在纵隔内迅速扩散,并可侵蚀穿破胸膜进入胸腔,形成一侧或双侧液气胸。因进入的细菌含有厌氧菌,常引起腐臭性脓胸,亦有于食管破裂的同时,胸膜即已破裂,液气胸出现甚早,纵隔和胸腔感染,大量液体的丧失,毒素吸收,病人可很快发生休克。因吞咽使空气由破口不断进入胸腔,可以产生张力性气胸,更加重呼吸与循环功能紊乱,如不及时救治,病人可迅速死亡。 纵隔内炎症扩散迅速的原因是: 1.纵隔内均为疏松的结缔组织,除胸廓入口...[详细]
食管穿孔的临床表现与受伤的部位及时间有关(表1)。 1.症状与体征 (1)颈段食管穿孔:病人颈活动时疼痛,颈痛且常伴有胸锁乳突肌的压痛、痉挛。尚可有发音困难、吞咽困难和声音嘶哑。体检时60%的病人有颈皮下气肿,而X线检查可使95%的病人得以确诊。 (2)胸段食管穿孔:病人感觉胸前区、肩胛间区及剑突下疼痛,吞咽及深呼吸时疼痛可加重。后纵隔广泛炎症所引起的背痛的特点与胸主动脉夹层动脉瘤的疼痛非常相似。胸部食管穿孔常有上腹部的肌紧张、吞咽困难、吞咽时疼痛、呼吸困难、呕血、发绀。胸部听诊可闻及纵隔气肿的捻发音即Hamman征。随着炎症的进展还可出现心动过速、呼...[详细]
1.呼吸困难 胸部食管穿孔时,因一侧或两侧的液气胸,病人可出现严重的呼吸困难及发绀。 2.休克 由于体液的丧失,毒素的吸收,严重者可发生休克。
1.胸液pH测定 正常人胸腔液的pH值大约是7.4,如果抽出的胸腔液体呈酸性,pH值小于6,则应考虑下段食管破裂。 2.血常规 随着炎症的进展可出现白细胞增多。 3.细菌培养 取食管分泌物或穿刺液进行细菌培养及药物敏感试验。
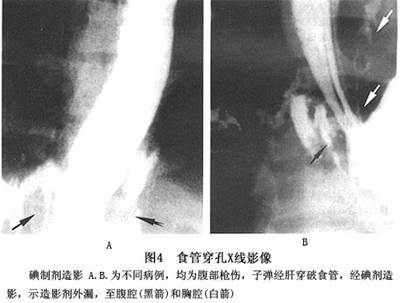
1.口服亚甲蓝溶液 胸腔抽出液呈蓝色,可作为食管穿孔的有力证据。 2.食管镜检查 怀疑食管破裂而X线检查阴性时,应行食管镜检查。 3.X线摄片 40%的病人经X线检查可发现纵隔气肿。 (1)颈部食管穿孔:颈筋膜层有游离气体提示局部可有肿胀及皮下气肿,对比剂漏出食管外。 (2)胸部食管穿孔:X线影像示纵隔积气或纵隔影增宽,一侧或两侧液气胸。若有纵隔脓肿形成,可显示致密阴影、气液面。碘油或水溶性碘剂食管造影,可见造影剂外溢(图2~4)。 4.CT扫描 从颈部扫描至耻骨联合。CT影像显示:食管壁增厚、食管周围积液、食管腔外积气...[详细]
早期诊断,及时而正确的处理是降低病死率的关键。 1.临床表现 由颈部开始的皮下气肿应怀疑食管穿孔,应行胸部X线检查。 2.辅助检查 X线胸腹片示纵隔气肿、液气胸、气腹是诊断食管破裂的重要证据;食管造影如显示造影剂外溢即可肯定诊断。但阴性结果亦不能排除穿孔的可能。对可疑病例应重复检查。 诊断中,除明确穿孔的诊断外,对穿孔的部位及大小亦应了解,这对治疗方案的制定很有帮助。
食管穿孔治疗能否成功往往取决于穿孔的部位、裂口的大小、入院的迟早和治疗措施是否正确。如果治疗时间延误到24h以上,其病死率可高于早期治疗的3倍。 1.非手术治疗 治疗方案应根据每个病人的具体情况确定。 (1)适应证:以下情况适合非手术治疗: ①病人入院较晚或食管穿孔发现较晚,穿孔已局限的病人。 ②食管小穿孔和消化道内容物漏出体征极少的病人,在严密观察下行保守治疗。 ③某些不需要引流也可解决的颈段食管穿孔。 ④病人年纪大,一般情况不佳,或有心肺功能不全,开胸手术可出现危险者,亦以保守治疗为宜。 (2)治疗措施:...[详细]
食管穿孔的预后与下列因素有关: 1.就诊时间 影响食管穿孔总病死率的最重要的因素是延迟诊断(表2所示)。穿孔发生24h后接受外科治疗的患者的病死率是26%~64%。而24h以内接受外科治疗的患者的病死率是0%~30%。Nesbitt和Sawyers发现自1975年以来,穿孔发生24h后接受外科治疗的患者,其病死率由56%降到26%。这可能是由于使用了更为有效的抗生素、更好的营养支持及围术期的护理。他们还注意到自1975以来,穿孔发生24h以内获得诊治的患者,其病死率与以前相比没有明显下降(二者分别是11.4%和13%)。 2.穿孔部位 颈段食管穿孔的病死率是0...[详细]
目前没有相关内容描述。



 (2)胸段食管穿孔:病人感觉胸前区、肩胛间区及剑突下疼痛,吞咽及深呼吸时疼痛可加重。后纵隔广泛炎症所引起的背痛的特点与胸主动脉夹层动脉瘤的疼痛非常相似。胸部食管穿孔常有上腹部的肌紧张、吞咽困难、吞咽时疼痛、呼吸困难、呕血、发绀。胸部听诊可闻及纵隔气肿的捻发音即Hamman征。随着炎症的进展还可出现心动过速、呼吸急促及发热。如不及时治疗,进一步可出现败血症及休克。 (3)腹段食管穿孔:主要表现为剑突下疼痛、肌紧张、痉挛及反跳痛。一旦出现心动过速、呼吸急促及发热等症状,便可迅速发展为败血症及休克是腹部食管穿孔的特点。 当穿孔波及后心包时可发生食管心包瘘。这些病人就诊时可有心脏压塞或心脏的收缩期震水音。食管穿孔侵及心腔(通常是左心房),可发生全身的食物颗粒栓塞。但这在食管穿孔中很少见。 2.分期 临床按食管穿孔的发生过程,将其分为急性、亚急性和慢性3种。 (1)急性食管穿孔:伤后症状在24h内出现的为急性食管穿孔。急性穿孔多见于器械或自发性穿孔,临床以胸痛或腹痛、呼吸困难、发热及皮肤捻发为主要症状。 (2)亚急性穿孔:伤后24h~2周内出现症状的为亚急性穿孔,临床表现为胸痛和呼吸困难。 (3)慢性穿孔:伤后2周以上方出现症状的为慢性穿孔。慢性穿孔则多发生在手术后,病人可有吞咽困难及房性心律失常等。慢性穿孔临床特点反映了穿孔发生后局限的程度,但并不反映穿孔本身发生的缓急程度。慢性穿孔多数较为局限且很少引起广泛的纵隔污染,其临床病程也较缓和。
(2)胸段食管穿孔:病人感觉胸前区、肩胛间区及剑突下疼痛,吞咽及深呼吸时疼痛可加重。后纵隔广泛炎症所引起的背痛的特点与胸主动脉夹层动脉瘤的疼痛非常相似。胸部食管穿孔常有上腹部的肌紧张、吞咽困难、吞咽时疼痛、呼吸困难、呕血、发绀。胸部听诊可闻及纵隔气肿的捻发音即Hamman征。随着炎症的进展还可出现心动过速、呼吸急促及发热。如不及时治疗,进一步可出现败血症及休克。 (3)腹段食管穿孔:主要表现为剑突下疼痛、肌紧张、痉挛及反跳痛。一旦出现心动过速、呼吸急促及发热等症状,便可迅速发展为败血症及休克是腹部食管穿孔的特点。 当穿孔波及后心包时可发生食管心包瘘。这些病人就诊时可有心脏压塞或心脏的收缩期震水音。食管穿孔侵及心腔(通常是左心房),可发生全身的食物颗粒栓塞。但这在食管穿孔中很少见。 2.分期 临床按食管穿孔的发生过程,将其分为急性、亚急性和慢性3种。 (1)急性食管穿孔:伤后症状在24h内出现的为急性食管穿孔。急性穿孔多见于器械或自发性穿孔,临床以胸痛或腹痛、呼吸困难、发热及皮肤捻发为主要症状。 (2)亚急性穿孔:伤后24h~2周内出现症状的为亚急性穿孔,临床表现为胸痛和呼吸困难。 (3)慢性穿孔:伤后2周以上方出现症状的为慢性穿孔。慢性穿孔则多发生在手术后,病人可有吞咽困难及房性心律失常等。慢性穿孔临床特点反映了穿孔发生后局限的程度,但并不反映穿孔本身发生的缓急程度。慢性穿孔多数较为局限且很少引起广泛的纵隔污染,其临床病程也较缓和。

 4.CT扫描 从颈部扫描至耻骨联合。CT影像显示:食管壁增厚、食管周围积液、食管腔外积气、胸腔渗液,其中食管外气体是最有价值的征象。有的患者可发现破裂孔。对临床症状不典型者,CT可清晰的显示腔外改变有助于诊断。 此外CT还可发现纵隔,颈部,胸部及上腹部皮下气肿。纵隔增宽,食管周围及纵隔内积液、脓肿。纵隔内软组织肿胀,气管、支气管、血管周围模糊,局部积液等(图5)。局部脓肿显示中心水样密度,周边密度高,造影后边缘强化。纵隔炎及肉芽肿可致纵隔组织器官移位。CT扫描尚可清晰地显示气胸、肺炎、肺不张、支气管断裂、心包积液、主动脉破裂及骨折等。薄层扫描可发现穿孔区食管缺损。并发膈疝时,CT扫描可见膈肌破裂缺如,由于疝入的组织不同,其CT表现也不同。大网膜组织为低密度与脂肪组织相仿,胃、肠、肾、脾等密度不均,其内见气样低密度影。
4.CT扫描 从颈部扫描至耻骨联合。CT影像显示:食管壁增厚、食管周围积液、食管腔外积气、胸腔渗液,其中食管外气体是最有价值的征象。有的患者可发现破裂孔。对临床症状不典型者,CT可清晰的显示腔外改变有助于诊断。 此外CT还可发现纵隔,颈部,胸部及上腹部皮下气肿。纵隔增宽,食管周围及纵隔内积液、脓肿。纵隔内软组织肿胀,气管、支气管、血管周围模糊,局部积液等(图5)。局部脓肿显示中心水样密度,周边密度高,造影后边缘强化。纵隔炎及肉芽肿可致纵隔组织器官移位。CT扫描尚可清晰地显示气胸、肺炎、肺不张、支气管断裂、心包积液、主动脉破裂及骨折等。薄层扫描可发现穿孔区食管缺损。并发膈疝时,CT扫描可见膈肌破裂缺如,由于疝入的组织不同,其CT表现也不同。大网膜组织为低密度与脂肪组织相仿,胃、肠、肾、脾等密度不均,其内见气样低密度影。 5.MRI 可全面显示并发症,对颈前纵隔内软组织肿胀、积液、气管移位、颈、胸椎骨折的显示清晰。对显示纵隔脓肿、胸腔积液方面敏感。膈疝时MRI信号不均,可显示病灶与膈下的关系。
5.MRI 可全面显示并发症,对颈前纵隔内软组织肿胀、积液、气管移位、颈、胸椎骨折的显示清晰。对显示纵隔脓肿、胸腔积液方面敏感。膈疝时MRI信号不均,可显示病灶与膈下的关系。 D.颈段食管外置(或造口)并胃造口术:晚期食管穿孔,胸腔感染严重或病人情况差不能耐受开胸手术者,可将颈段食管外置(或造口),胸腔闭式引流,及在腹部作小切口,将贲门结扎关闭,同时行胃或空肠造口饲食。这种手术方法的目的是阻止从口腔带入的感染和胃内容物反流对胸腔的刺激,促使感染得到控制及瘘口闭合,但大多数病例需要二期手术重建食管。 E.全胸段食管切除术:经胸腔引流及应用抗生素等治疗仍不能控制的严重纵隔感染和食管广泛损伤的病例,可行全胸段食管切除。颈段食管外置,贲门予以缝合关闭,做胃或空肠造口饲食,经2~3个月,病人全身情况好转后再行食管重建,全胸段食管切除可剖胸或采用食管内翻拔脱。 F.原有食管疾病并发穿孔的处理:当食管穿孔远端有狭窄、贲门失弛症及裂孔疝等基础疾病,早期若病员情况允许,在穿孔缝合修补后,可针对基础疾病进行手术治疗。如贲门失弛症行贲门肌层切开,裂孔疝修复,狭窄切除作食管胃吻合等。Fulton等曾对狭窄处穿孔的病例采用腔内置管(Celestin管),防止唾液和胃内容物污染纵隔而获得成功。如果上述措施不能施行,有人采用颈段食管外置,使每天大约150ml唾液不经破裂之食管,有利于裂口的愈合。亦可对狭窄部扩张或食管腔内置管,再行食管穿孔修补。据有关文献报道的4例食管穿孔病例,2例因食管腐蚀伤行食管镜检查,2例为食管异物引起食管穿孔,均行改良Mill食管腔内置管获得成功。这种方法可减少唾液和胃内容物污染纵隔,尚有支撑管腔和预防食管瘢痕狭窄的作用(图7)。
D.颈段食管外置(或造口)并胃造口术:晚期食管穿孔,胸腔感染严重或病人情况差不能耐受开胸手术者,可将颈段食管外置(或造口),胸腔闭式引流,及在腹部作小切口,将贲门结扎关闭,同时行胃或空肠造口饲食。这种手术方法的目的是阻止从口腔带入的感染和胃内容物反流对胸腔的刺激,促使感染得到控制及瘘口闭合,但大多数病例需要二期手术重建食管。 E.全胸段食管切除术:经胸腔引流及应用抗生素等治疗仍不能控制的严重纵隔感染和食管广泛损伤的病例,可行全胸段食管切除。颈段食管外置,贲门予以缝合关闭,做胃或空肠造口饲食,经2~3个月,病人全身情况好转后再行食管重建,全胸段食管切除可剖胸或采用食管内翻拔脱。 F.原有食管疾病并发穿孔的处理:当食管穿孔远端有狭窄、贲门失弛症及裂孔疝等基础疾病,早期若病员情况允许,在穿孔缝合修补后,可针对基础疾病进行手术治疗。如贲门失弛症行贲门肌层切开,裂孔疝修复,狭窄切除作食管胃吻合等。Fulton等曾对狭窄处穿孔的病例采用腔内置管(Celestin管),防止唾液和胃内容物污染纵隔而获得成功。如果上述措施不能施行,有人采用颈段食管外置,使每天大约150ml唾液不经破裂之食管,有利于裂口的愈合。亦可对狭窄部扩张或食管腔内置管,再行食管穿孔修补。据有关文献报道的4例食管穿孔病例,2例因食管腐蚀伤行食管镜检查,2例为食管异物引起食管穿孔,均行改良Mill食管腔内置管获得成功。这种方法可减少唾液和胃内容物污染纵隔,尚有支撑管腔和预防食管瘢痕狭窄的作用(图7)。
 2.穿孔部位 颈段食管穿孔的病死率是0%~14%,而胸段或腹段食管穿孔的病死率高达13%~59%。这是因为颈段食管穿孔时,污染物可被颈部组织包裹、没有胃内容物的反流,而且多数颈部穿孔为器械性穿孔,可以及时的诊断和治疗。 3.穿孔的病因 导致食管穿孔的病因对预后亦有影响,医源性和器械性穿孔的病死率是5%~26%。自发性穿孔的病死率最高,为22%~63%。最近,Sabanathan等报道了5例Boerhaave综合征的患者,经彻底清创、纵隔冲洗及带蒂大网膜的加强一期缝合治疗,无1例死亡。他们将这一意外的结果归功于及时的复苏和用血运良好的组织瓣对食管的加强修补。这强调了血供对污染胸腔的重要性。根据Michel等的报道,食管的原发疾病使食管穿孔的病死率增加了6 倍。食管癌患者的食管穿孔的病死率比有良性食管疾病或无食管疾病的要高。 近5年来一些作者在治疗食管穿孔方面的经验(表3)。除了6个报道外,其他所有的报道都用了多种治疗方法。有些患者因不能手术而接受了内科治疗,使非手术治疗总的病死率受到了影响。当病人首选的是内科治疗时,其病死率为0%~33%。在这些报告中,采用旷置二期手术的方法病死率较高,这可能是使用该技术的经验不足。此外,也与该方法多用于有广泛食管挫伤和穿孔超过24h的患者有关。有作者报告了应用该方法的最好结果是同时使用一期闭合或加强一期闭合。报道中近5年来的食管穿孔的总病死率是24%(表3),与1980~1990年文献所报道的病死率(22%)相比并没有很大的变化。
2.穿孔部位 颈段食管穿孔的病死率是0%~14%,而胸段或腹段食管穿孔的病死率高达13%~59%。这是因为颈段食管穿孔时,污染物可被颈部组织包裹、没有胃内容物的反流,而且多数颈部穿孔为器械性穿孔,可以及时的诊断和治疗。 3.穿孔的病因 导致食管穿孔的病因对预后亦有影响,医源性和器械性穿孔的病死率是5%~26%。自发性穿孔的病死率最高,为22%~63%。最近,Sabanathan等报道了5例Boerhaave综合征的患者,经彻底清创、纵隔冲洗及带蒂大网膜的加强一期缝合治疗,无1例死亡。他们将这一意外的结果归功于及时的复苏和用血运良好的组织瓣对食管的加强修补。这强调了血供对污染胸腔的重要性。根据Michel等的报道,食管的原发疾病使食管穿孔的病死率增加了6 倍。食管癌患者的食管穿孔的病死率比有良性食管疾病或无食管疾病的要高。 近5年来一些作者在治疗食管穿孔方面的经验(表3)。除了6个报道外,其他所有的报道都用了多种治疗方法。有些患者因不能手术而接受了内科治疗,使非手术治疗总的病死率受到了影响。当病人首选的是内科治疗时,其病死率为0%~33%。在这些报告中,采用旷置二期手术的方法病死率较高,这可能是使用该技术的经验不足。此外,也与该方法多用于有广泛食管挫伤和穿孔超过24h的患者有关。有作者报告了应用该方法的最好结果是同时使用一期闭合或加强一期闭合。报道中近5年来的食管穿孔的总病死率是24%(表3),与1980~1990年文献所报道的病死率(22%)相比并没有很大的变化。
 浙公网安备
33010902000463号
浙公网安备
33010902000463号



