-
科室:
肝胆外科
-
别名:
benign tumor of gall bladder
-
症状:
右上腹肿块
右上腹痛
腹胀
-
发病部位:
暂无
-
多发人群:
40岁以上人群多发
-
相关疾病:
暂无
胆囊良性肿瘤原属少见病。近年来由于影像诊断技术的发展和应用,尤其是B超技术在胆道外科的普遍应用,胆囊良性肿瘤的检出明显增多。据国内不完全统计,胆囊良性肿瘤占同期胆囊切除病例的4.5%~8.6%。 胆囊壁良性肿瘤的命名比较混乱。在既往的文献中,将胆囊良性肿瘤笼统地称为乳头状瘤(papilloma)或息肉(polyp)。日本学者则称为胆囊隆起样病变。近年来,在国内常习惯称为胆囊息肉样病变(polypoid lesion of gallbladder,PLG)。上述命名均不甚完美。实际上,日本国的胆囊隆起样病变还包括胆囊癌。胆囊良性肿瘤又不完全是息肉样病变。因此上述命名仅仅是形态学和影像学的诊断术语。 胆囊良性肿瘤包括胆囊良性肿瘤和肿瘤样病变。两类病变在影像学和形态上非常相似,因此很难鉴别,确切的诊断要依靠组织学的检查。 胆囊良性肿瘤的分类也很混乱,迄今尚无公认的统一的分类方法。Christensen(1970)报道了180例胆囊良性肿瘤,并做了较合理的分类(表1)。他将胆囊良性肿瘤简单地分为良性肿瘤和假瘤两大类。假瘤系指外观像肿瘤的非肿瘤性病变。这种分类方法既系统全面又简单明了,多次被后来的文献引用。 小塚贞雄(1982)将胆囊黏膜的隆起性病变分为5种:①炎性息肉;②胆固醇息肉;③增生;④所谓的乳头状瘤(腺瘤);⑤癌。该分类不够系统,并且包括恶性病变,超出了本节要求的范围。 白井良夫(1986)报道196例胆囊隆起性病变并进行分类(表2),将其分为良性和恶性两大类,并将以往所谓的腺瘤分为腺瘤(真性肿瘤性病变)和过分化性息肉,后者不是真正的肿瘤,其中,固有上皮过分化性息肉由类似于胆囊固有上皮细胞构成,细胞异型性轻,间质比较丰富,与周围正常胆囊黏膜上皮移行性好,无明显界限,由于所有病例的间质内可见泡沫细胞,故认为它不是真正的肿瘤。化生上皮型是以化生上皮为主体,相当于以往的腺瘤样增生或无蒂腺瘤。武藤首先命名过分化息肉,其概念实际上为增生性息肉。白井良夫提出诊断腺瘤有3条标准,即当细胞异型性强,腺管密集(典型时为背靠背排列),与周围黏膜移行突然时方被诊断为腺瘤。
小塚贞雄(1982)将胆囊黏膜的隆起性病变分为5种:①炎性息肉;②胆固醇息肉;③增生;④所谓的乳头状瘤(腺瘤);⑤癌。该分类不够系统,并且包括恶性病变,超出了本节要求的范围。 白井良夫(1986)报道196例胆囊隆起性病变并进行分类(表2),将其分为良性和恶性两大类,并将以往所谓的腺瘤分为腺瘤(真性肿瘤性病变)和过分化性息肉,后者不是真正的肿瘤,其中,固有上皮过分化性息肉由类似于胆囊固有上皮细胞构成,细胞异型性轻,间质比较丰富,与周围正常胆囊黏膜上皮移行性好,无明显界限,由于所有病例的间质内可见泡沫细胞,故认为它不是真正的肿瘤。化生上皮型是以化生上皮为主体,相当于以往的腺瘤样增生或无蒂腺瘤。武藤首先命名过分化息肉,其概念实际上为增生性息肉。白井良夫提出诊断腺瘤有3条标准,即当细胞异型性强,腺管密集(典型时为背靠背排列),与周围黏膜移行突然时方被诊断为腺瘤。 [收起]
胆囊良性肿瘤原属少见病。近年来由于影像诊断技术的发展和应用,尤其是B超技术在胆道外科的普遍应用,胆囊良性肿瘤的检出明显增多。据国内不完全统计,胆囊良性肿瘤占同期胆囊切除病例的4.5%~8.6%。 胆囊壁良性肿瘤的命名比较混乱。在既往的文献中,将胆囊良性肿瘤笼统地称为乳头状瘤(papilloma)或息肉(polyp)。日本学者则称为胆囊隆起样病变。近年来,在国内常习惯称为胆囊息肉样病变(polypoid lesion of gallbladder,PLG)。上述命名均不甚完美。实际上,日本国的胆囊隆起样病变还包括胆囊癌。胆囊良性肿瘤又不完全是息肉样病变。因此上述命名仅仅是形态学和影像...[详细]
[收起]
胆囊良性肿瘤原属少见病。近年来由于影像诊断技术的发展和应用,尤其是B超技术在胆道外科的普遍应用,胆囊良性肿瘤的检出明显增多。据国内不完全统计,胆囊良性肿瘤占同期胆囊切除病例的4.5%~8.6%。 胆囊壁良性肿瘤的命名比较混乱。在既往的文献中,将胆囊良性肿瘤笼统地称为乳头状瘤(papilloma)或息肉(polyp)。日本学者则称为胆囊隆起样病变。近年来,在国内常习惯称为胆囊息肉样病变(polypoid lesion of gallbladder,PLG)。上述命名均不甚完美。实际上,日本国的胆囊隆起样病变还包括胆囊癌。胆囊良性肿瘤又不完全是息肉样病变。因此上述命名仅仅是形态学和影像...[详细]
概括地说,胆囊良性肿瘤病因尚不清楚,胆囊息肉在病理上属乳头状腺瘤,又可分为胆固醇息肉和炎性息肉两种类型。前者系由于胆囊压力过高或胆固醇代谢异常,导致胆固醇颗粒沉淀于黏膜上皮细胞的基底层,组织细胞过度膨胀造成;亦有学者认为是由于黏膜上的巨噬细胞吞食胆固醇结晶后聚积而成;后者则由于炎症刺激造成组织间质的腺性上皮增生,并由大量的淋巴细胞和单核细胞为主的炎性细胞浸润形成。 胆囊腺肌瘤属于胆囊增生性病变之一,是由于胆囊黏膜增生肥厚。罗-阿窦数目增多并扩大成囊状,穿至肌层深部,窦与胆囊腔之间有管道相通,形成假性憩室。
不同病变的病理学特点简要归纳如下。 1.胆囊良性肿瘤 (1)腺瘤:腺瘤是来自于胆囊黏膜上皮的良性肿瘤,约占胆囊良性病变的23%(表3),约占同期胆囊切除病例的1%,女性比较多见。小儿偶见报道。部分病例同时伴有胆囊结石。胆囊腺瘤大多数为单发,少数多发;可发生在胆囊的任何部位;褐色至红色;平均直径(5.5±3.1)mm(1~25 mm),大多数腺瘤小于10mm。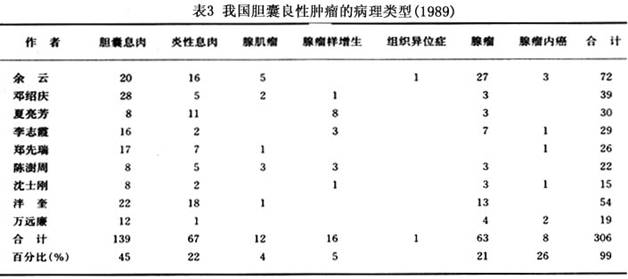 胆囊腺瘤又被进一步分为乳头状腺瘤和非乳头状腺瘤。两者发病率相近。 ①乳头状腺瘤:又可再分为有蒂和无蒂两种。前者多见,镜下显示呈分支状或树枝结构,带有较细的血管结缔组织蒂与胆囊壁相连,有单层立方上皮或柱状上皮覆盖,与周围正常的胆囊黏膜上皮移行较好。 ②非乳头状腺瘤:又称为腺管腺瘤。大部分有蒂,镜下可见多数增生的腺体被中等量的结缔组织间质包绕。偶尔腺体显示囊样扩张。覆盖的单层柱状上皮与胆囊黏膜上皮相连续。该型腺瘤以腺体的管状增殖为主体,故称为腺管腺瘤。有时可见杯状细胞或基底颗粒细胞的肠上皮化生改变。 少数腺瘤可介于乳头状腺瘤和非乳头状腺瘤之间,也可合并胆囊结石。腺瘤内癌或腺瘤癌变也时有报道。 关于腺瘤的癌变倾向,仍然存在争论,部分学者持否定意见,认为缺乏腺瘤癌变的直接证据。Vadheim(1944)首先报道了胆囊腺瘤癌变4例。近30年来不断有腺瘤恶变的报道:A.统计1989年国内报道,腺瘤的癌变率约为11.3%,1989年Ishikawa报道无蒂腺瘤癌变(33%)明显高于有蒂腺瘤(13%)。1982年,Kozulka报道了7例腺瘤恶变,有6例为乳头型腺瘤,其中半数含有管状腺瘤成分;B.腺瘤的大小与恶变的关系:Kozuka报道良性腺瘤的大小平均直径为(5.5±3.1)mm,而恶变的腺瘤平均直径为(17.6±4.4)mm,因此将判断腺瘤的良恶界限定为直径12mm,超过12mm者恶变的可能性很大。白井良夫(1986)认为,最大直径超过15mm的胆囊隆起性病变有相当高的恶性的可能性。我国学者则认为,超过10mm者应警惕有恶变,并将该项指标定为重要的手术指征之一。1988年,Koga报道94%的良性病变直径小于10mm,88%的恶性病变大于10mm,因此,当肿瘤超过10mm时应该考虑为恶性。事实上仍有少部分腺瘤在直径小于10mm时,就已经发生了癌变,所以小于10mm的腺瘤也不要放松警惕;C.1982年,小塚贞雄观察,随着腺瘤体积的增大,间质变少,腺管互相接近,上皮细胞核逐渐增大,部分出现假复层上皮细胞,癌的先行性病灶改变逐渐明显。在大的腺瘤中,常常出现上皮细胞排列紊乱,部分细胞核更大,上皮细胞的假复层排列更为明显,提示了腺瘤在组织学上有恶变的移行迹象;D.Kozuka观察了79例胆囊浸润癌中15例(19%)有腺瘤组织残余,提示部分胆囊癌变来源于早已存在的腺瘤组织。 上述提示:①腺瘤有较高的癌变率;②随着腺瘤的增大恶变率增高;③腺瘤组织内在组织学上有恶变移行迹象;④相当比例的胆囊浸润癌中有腺瘤组织残余,以上4点足以说明胆囊腺瘤是胆囊癌的癌前病变。 有人还注意到胆囊腺瘤癌变病例的年龄偏高,女性偏多。部分胆囊癌或腺瘤癌变的同时伴有胆囊结石,因此认为腺瘤癌变与胆石的存在及其对胆囊黏膜的慢性机械刺激有密切关系。不伴有胆结石的腺瘤很少恶变。 (2)来源于支持组织的胆囊良性肿瘤:此类良性肿瘤更为罕见,包括血管瘤、脂肪瘤、平滑肌瘤和颗粒细胞瘤等。血管瘤、脂肪瘤及平滑肌瘤的镜下结构与发生在其他部位的同类肿瘤是完全相同的。 胆囊颗粒细胞瘤(granular cell tumor,GCT)非常罕见。世界上仅有20余例报道。既往该病被称为颗粒细胞成肌细胞瘤。该病多见于胆囊管,占肝外胆道系统GCT的37%。肉眼所见显示,胆囊管的局限性息肉样、褐黄色、较硬的小病变,造成胆囊管的狭窄和梗阻,导致胆囊的黏液囊肿。组织学显示神经源性,细胞内的嗜酸性颗粒,呈PAS强阳性反应。临床上,胆囊造影显示胆囊不显影或无功能。到目前为止,尚未见到胆囊[收起]
不同病变的病理学特点简要归纳如下。 1.胆囊良性肿瘤 (1)腺瘤:腺瘤是来自于胆囊黏膜上皮的良性肿瘤,约占胆囊良性病变的23%(表3),约占同期胆囊切除病例的1%,女性比较多见。小儿偶见报道。部分病例同时伴有胆囊结石。胆囊腺瘤大多数为单发,少数多发;可发生在胆囊的任何部位;褐色至红色;平均直径(5.5±3.1)mm(1~25 mm),大多数腺瘤小于10mm。 胆囊腺瘤又被进一步分为乳头状腺瘤和非乳头状腺瘤。两者发病率相近。 ①乳头状腺瘤:又可再分为有蒂和无蒂两种。前者多见,镜下显示呈分支状或树枝结构,带有较细的血管结缔组织蒂与胆囊壁相连,有单层立方上...[详细]
胆囊腺瘤又被进一步分为乳头状腺瘤和非乳头状腺瘤。两者发病率相近。 ①乳头状腺瘤:又可再分为有蒂和无蒂两种。前者多见,镜下显示呈分支状或树枝结构,带有较细的血管结缔组织蒂与胆囊壁相连,有单层立方上皮或柱状上皮覆盖,与周围正常的胆囊黏膜上皮移行较好。 ②非乳头状腺瘤:又称为腺管腺瘤。大部分有蒂,镜下可见多数增生的腺体被中等量的结缔组织间质包绕。偶尔腺体显示囊样扩张。覆盖的单层柱状上皮与胆囊黏膜上皮相连续。该型腺瘤以腺体的管状增殖为主体,故称为腺管腺瘤。有时可见杯状细胞或基底颗粒细胞的肠上皮化生改变。 少数腺瘤可介于乳头状腺瘤和非乳头状腺瘤之间,也可合并胆囊结石。腺瘤内癌或腺瘤癌变也时有报道。 关于腺瘤的癌变倾向,仍然存在争论,部分学者持否定意见,认为缺乏腺瘤癌变的直接证据。Vadheim(1944)首先报道了胆囊腺瘤癌变4例。近30年来不断有腺瘤恶变的报道:A.统计1989年国内报道,腺瘤的癌变率约为11.3%,1989年Ishikawa报道无蒂腺瘤癌变(33%)明显高于有蒂腺瘤(13%)。1982年,Kozulka报道了7例腺瘤恶变,有6例为乳头型腺瘤,其中半数含有管状腺瘤成分;B.腺瘤的大小与恶变的关系:Kozuka报道良性腺瘤的大小平均直径为(5.5±3.1)mm,而恶变的腺瘤平均直径为(17.6±4.4)mm,因此将判断腺瘤的良恶界限定为直径12mm,超过12mm者恶变的可能性很大。白井良夫(1986)认为,最大直径超过15mm的胆囊隆起性病变有相当高的恶性的可能性。我国学者则认为,超过10mm者应警惕有恶变,并将该项指标定为重要的手术指征之一。1988年,Koga报道94%的良性病变直径小于10mm,88%的恶性病变大于10mm,因此,当肿瘤超过10mm时应该考虑为恶性。事实上仍有少部分腺瘤在直径小于10mm时,就已经发生了癌变,所以小于10mm的腺瘤也不要放松警惕;C.1982年,小塚贞雄观察,随着腺瘤体积的增大,间质变少,腺管互相接近,上皮细胞核逐渐增大,部分出现假复层上皮细胞,癌的先行性病灶改变逐渐明显。在大的腺瘤中,常常出现上皮细胞排列紊乱,部分细胞核更大,上皮细胞的假复层排列更为明显,提示了腺瘤在组织学上有恶变的移行迹象;D.Kozuka观察了79例胆囊浸润癌中15例(19%)有腺瘤组织残余,提示部分胆囊癌变来源于早已存在的腺瘤组织。 上述提示:①腺瘤有较高的癌变率;②随着腺瘤的增大恶变率增高;③腺瘤组织内在组织学上有恶变移行迹象;④相当比例的胆囊浸润癌中有腺瘤组织残余,以上4点足以说明胆囊腺瘤是胆囊癌的癌前病变。 有人还注意到胆囊腺瘤癌变病例的年龄偏高,女性偏多。部分胆囊癌或腺瘤癌变的同时伴有胆囊结石,因此认为腺瘤癌变与胆石的存在及其对胆囊黏膜的慢性机械刺激有密切关系。不伴有胆结石的腺瘤很少恶变。 (2)来源于支持组织的胆囊良性肿瘤:此类良性肿瘤更为罕见,包括血管瘤、脂肪瘤、平滑肌瘤和颗粒细胞瘤等。血管瘤、脂肪瘤及平滑肌瘤的镜下结构与发生在其他部位的同类肿瘤是完全相同的。 胆囊颗粒细胞瘤(granular cell tumor,GCT)非常罕见。世界上仅有20余例报道。既往该病被称为颗粒细胞成肌细胞瘤。该病多见于胆囊管,占肝外胆道系统GCT的37%。肉眼所见显示,胆囊管的局限性息肉样、褐黄色、较硬的小病变,造成胆囊管的狭窄和梗阻,导致胆囊的黏液囊肿。组织学显示神经源性,细胞内的嗜酸性颗粒,呈PAS强阳性反应。临床上,胆囊造影显示胆囊不显影或无功能。到目前为止,尚未见到胆囊[收起]
不同病变的病理学特点简要归纳如下。 1.胆囊良性肿瘤 (1)腺瘤:腺瘤是来自于胆囊黏膜上皮的良性肿瘤,约占胆囊良性病变的23%(表3),约占同期胆囊切除病例的1%,女性比较多见。小儿偶见报道。部分病例同时伴有胆囊结石。胆囊腺瘤大多数为单发,少数多发;可发生在胆囊的任何部位;褐色至红色;平均直径(5.5±3.1)mm(1~25 mm),大多数腺瘤小于10mm。 胆囊腺瘤又被进一步分为乳头状腺瘤和非乳头状腺瘤。两者发病率相近。 ①乳头状腺瘤:又可再分为有蒂和无蒂两种。前者多见,镜下显示呈分支状或树枝结构,带有较细的血管结缔组织蒂与胆囊壁相连,有单层立方上...[详细]
胆囊良性肿瘤病人多无特殊的临床表现。最常见的症状为右上腹疼痛或不适,一般症状不重,可耐受。如果病变位于胆囊颈部,可影响胆囊的排空,常于餐后发生右上腹的疼痛或绞痛,尤其在脂餐后。其他症状包括消化不良,偶有恶心、呕吐等,均缺乏特异性。部分病人可无症状,在健康检查或人群普查时才被发现。 患者多无明显体征,部分病人可以有右上腹深压痛。如果存在胆囊管梗阻时,可扪及肿大的胆囊。
伴有胆囊结石者可有胆囊结石的症状。偶见胆囊乳头状腺瘤部分脱落导致梗阻性黄疸。
1.超声检查 B超为诊断胆囊息肉样病变的首选方法,具有无创、简便、经济和病变检出率高和易普及等优点。胆囊息肉样病变的共同特点是向胆囊腔内隆起的回声光团,与胆囊壁相连,不伴有声影,不随体位改变而移动。胆固醇息肉常为多发,息肉样,有蒂,常小于10mm,蒂长者可在胆囊内摆动,高辉度不均一的回声光团,无声影,不随体位变动而移位。炎性息肉呈结节状或乳头状,多无蒂,直径常小于10mm,最大可达30mm,有蒂或无蒂,呈低辉度回声、无声影。腺肌瘤样增生B超下可见突入肥厚胆囊壁内的小圆形囊泡影像和散在的回声光点。超声检查的误诊率或漏诊率受胆囊内结石的影响,往往是发现了结石,遗漏了病变。也有因病变太小而未被发现者。 超声内镜检查(EUS)可清楚地显示出胆囊壁的3层结构,从内向外显示,回声稍高的黏膜和黏膜下层,低回声的肌纤维层和高回声的浆膜下层和浆膜层。在胆固醇息肉、腺瘤及胆囊癌的鉴别诊断方面有重要作用,对于B超难以确诊的病例,用EUS检查有效。胆固醇息肉为高回声光点组成的聚集像或多粒子状结构,胆囊壁3层结构清楚。胆囊癌为乳头状明显低回声团块,胆囊壁的层次破坏或消失,并可了解肿瘤浸润的深度。此法对胆囊壁息肉样病变的显像效果明显优于普通B超检查,但对于胆囊底部病变的检查效果较差。 2.X线胆囊造影 包括口服胆囊造影、静脉胆道造影及内镜逆行性胆道造影等,是一项有用的诊断方法。影像特点主要为大小不等充盈缺损。但是大多数报道认为胆囊造影的检出率和诊断符合率偏低,一般约为50%(27.3%~53%)。检出率低受胆囊功能不良、病变过小或胆囊内结石等因素的影响。 3.CT检查 胆囊息肉样病变的CT检出率低于B超,高于胆囊造影,检出率为40%~80%不等。其影像学特点与B超显像相似。如果在胆囊造影条件下行CT检查,显像更为清楚。 4.选择性胆囊动脉造影 根据影像上羽毛状浓染像、动脉的狭窄或闭塞等特点,可区别肿瘤或非肿瘤病变。但是早期的胆囊癌和胆囊腺瘤均可能没有胆囊动脉的狭窄和闭塞像或均有肿瘤的浓染像,两者间的鉴别较困难。[收起]
1.超声检查 B超为诊断胆囊息肉样病变的首选方法,具有无创、简便、经济和病变检出率高和易普及等优点。胆囊息肉样病变的共同特点是向胆囊腔内隆起的回声光团,与胆囊壁相连,不伴有声影,不随体位改变而移动。胆固醇息肉常为多发,息肉样,有蒂,常小于10mm,蒂长者可在胆囊内摆动,高辉度不均一的回声光团,无声影,不随体位变动而移位。炎性息肉呈结节状或乳头状,多无蒂,直径常小于10mm,最大可达30mm,有蒂或无蒂,呈低辉度回声、无声影。腺肌瘤样增生B超下可见突入肥厚胆囊壁内的小圆形囊泡影像和散在的回声光点。超声检查的误诊率或漏诊率受胆囊内结石的影响,往往是发现了结石,遗漏了病变。也有因病变太小而未被发现...[详细]
由于胆囊良性肿瘤缺乏特异的临床症状和体征,根据临床表现很难作出正确的诊断,影像学是主要的诊断方法。
对于直径小于10mm的病变,又无明显的临床症状,无论单发或者多发,可暂不手术,定期做B超观察随访。当发现病变有明显增大时,应考虑手术治疗。胆囊良性肿瘤尚无有效的药物治疗方法,外科手术切除胆囊是主要的治疗手段。 1.手术指征 ①病变大于10mm;②怀疑为恶性肿瘤,病变侵及肌层;③良性与恶性难以确定;④经短期观察病变增大较快;⑤病变位于胆囊颈管部影响胆囊排空;⑥有明显的临床症状及合并胆囊结石或急慢性胆囊炎等。凡具有上述指征之一者,均应手术治疗。 2.手术方法的选择 单纯胆囊切除术适用于各种胆囊良性肿瘤。如果胆囊良性病变发生癌变且已侵及肌层甚至浆膜层,应按胆囊癌处理。在胆囊切除术中,应解剖检查胆囊标本,对可疑病变常规做冷冻切片病理检查,以发现早期病变。[收起]
对于直径小于10mm的病变,又无明显的临床症状,无论单发或者多发,可暂不手术,定期做B超观察随访。当发现病变有明显增大时,应考虑手术治疗。胆囊良性肿瘤尚无有效的药物治疗方法,外科手术切除胆囊是主要的治疗手段。 1.手术指征 ①病变大于10mm;②怀疑为恶性肿瘤,病变侵及肌层;③良性与恶性难以确定;④经短期观察病变增大较快;⑤病变位于胆囊颈管部影响胆囊排空;⑥有明显的临床症状及合并胆囊结石或急慢性胆囊炎等。凡具有上述指征之一者,均应手术治疗。 2.手术方法的选择 单纯胆囊切除术适用于各种胆囊良性肿瘤。如果胆囊良性病变发生癌变且已侵及肌层甚至浆膜层,应按胆囊癌处理。在胆...[详细]
胆囊良性肿瘤的手术治疗效果是满意的,满意率约85%。治疗效果取决于术前症状是否明显,是否合并其他疾病以及是否发生术后并发症等几个方面。即使发生恶变,早期发现,及时诊断,合理治疗,预后也满意。


 小塚贞雄(1982)将胆囊黏膜的隆起性病变分为5种:①炎性息肉;②胆固醇息肉;③增生;④所谓的乳头状瘤(腺瘤);⑤癌。该分类不够系统,并且包括恶性病变,超出了本节要求的范围。 白井良夫(1986)报道196例胆囊隆起性病变并进行分类(表2),将其分为良性和恶性两大类,并将以往所谓的腺瘤分为腺瘤(真性肿瘤性病变)和过分化性息肉,后者不是真正的肿瘤,其中,固有上皮过分化性息肉由类似于胆囊固有上皮细胞构成,细胞异型性轻,间质比较丰富,与周围正常胆囊黏膜上皮移行性好,无明显界限,由于所有病例的间质内可见泡沫细胞,故认为它不是真正的肿瘤。化生上皮型是以化生上皮为主体,相当于以往的腺瘤样增生或无蒂腺瘤。武藤首先命名过分化息肉,其概念实际上为增生性息肉。白井良夫提出诊断腺瘤有3条标准,即当细胞异型性强,腺管密集(典型时为背靠背排列),与周围黏膜移行突然时方被诊断为腺瘤。
小塚贞雄(1982)将胆囊黏膜的隆起性病变分为5种:①炎性息肉;②胆固醇息肉;③增生;④所谓的乳头状瘤(腺瘤);⑤癌。该分类不够系统,并且包括恶性病变,超出了本节要求的范围。 白井良夫(1986)报道196例胆囊隆起性病变并进行分类(表2),将其分为良性和恶性两大类,并将以往所谓的腺瘤分为腺瘤(真性肿瘤性病变)和过分化性息肉,后者不是真正的肿瘤,其中,固有上皮过分化性息肉由类似于胆囊固有上皮细胞构成,细胞异型性轻,间质比较丰富,与周围正常胆囊黏膜上皮移行性好,无明显界限,由于所有病例的间质内可见泡沫细胞,故认为它不是真正的肿瘤。化生上皮型是以化生上皮为主体,相当于以往的腺瘤样增生或无蒂腺瘤。武藤首先命名过分化息肉,其概念实际上为增生性息肉。白井良夫提出诊断腺瘤有3条标准,即当细胞异型性强,腺管密集(典型时为背靠背排列),与周围黏膜移行突然时方被诊断为腺瘤。
 胆囊腺瘤又被进一步分为乳头状腺瘤和非乳头状腺瘤。两者发病率相近。 ①乳头状腺瘤:又可再分为有蒂和无蒂两种。前者多见,镜下显示呈分支状或树枝结构,带有较细的血管结缔组织蒂与胆囊壁相连,有单层立方上皮或柱状上皮覆盖,与周围正常的胆囊黏膜上皮移行较好。 ②非乳头状腺瘤:又称为腺管腺瘤。大部分有蒂,镜下可见多数增生的腺体被中等量的结缔组织间质包绕。偶尔腺体显示囊样扩张。覆盖的单层柱状上皮与胆囊黏膜上皮相连续。该型腺瘤以腺体的管状增殖为主体,故称为腺管腺瘤。有时可见杯状细胞或基底颗粒细胞的肠上皮化生改变。 少数腺瘤可介于乳头状腺瘤和非乳头状腺瘤之间,也可合并胆囊结石。腺瘤内癌或腺瘤癌变也时有报道。 关于腺瘤的癌变倾向,仍然存在争论,部分学者持否定意见,认为缺乏腺瘤癌变的直接证据。Vadheim(1944)首先报道了胆囊腺瘤癌变4例。近30年来不断有腺瘤恶变的报道:A.统计1989年国内报道,腺瘤的癌变率约为11.3%,1989年Ishikawa报道无蒂腺瘤癌变(33%)明显高于有蒂腺瘤(13%)。1982年,Kozulka报道了7例腺瘤恶变,有6例为乳头型腺瘤,其中半数含有管状腺瘤成分;B.腺瘤的大小与恶变的关系:Kozuka报道良性腺瘤的大小平均直径为(5.5±3.1)mm,而恶变的腺瘤平均直径为(17.6±4.4)mm,因此将判断腺瘤的良恶界限定为直径12mm,超过12mm者恶变的可能性很大。白井良夫(1986)认为,最大直径超过15mm的胆囊隆起性病变有相当高的恶性的可能性。我国学者则认为,超过10mm者应警惕有恶变,并将该项指标定为重要的手术指征之一。1988年,Koga报道94%的良性病变直径小于10mm,88%的恶性病变大于10mm,因此,当肿瘤超过10mm时应该考虑为恶性。事实上仍有少部分腺瘤在直径小于10mm时,就已经发生了癌变,所以小于10mm的腺瘤也不要放松警惕;C.1982年,小塚贞雄观察,随着腺瘤体积的增大,间质变少,腺管互相接近,上皮细胞核逐渐增大,部分出现假复层上皮细胞,癌的先行性病灶改变逐渐明显。在大的腺瘤中,常常出现上皮细胞排列紊乱,部分细胞核更大,上皮细胞的假复层排列更为明显,提示了腺瘤在组织学上有恶变的移行迹象;D.Kozuka观察了79例胆囊浸润癌中15例(19%)有腺瘤组织残余,提示部分胆囊癌变来源于早已存在的腺瘤组织。 上述提示:①腺瘤有较高的癌变率;②随着腺瘤的增大恶变率增高;③腺瘤组织内在组织学上有恶变移行迹象;④相当比例的胆囊浸润癌中有腺瘤组织残余,以上4点足以说明胆囊腺瘤是胆囊癌的癌前病变。 有人还注意到胆囊腺瘤癌变病例的年龄偏高,女性偏多。部分胆囊癌或腺瘤癌变的同时伴有胆囊结石,因此认为腺瘤癌变与胆石的存在及其对胆囊黏膜的慢性机械刺激有密切关系。不伴有胆结石的腺瘤很少恶变。 (2)来源于支持组织的胆囊良性肿瘤:此类良性肿瘤更为罕见,包括血管瘤、脂肪瘤、平滑肌瘤和颗粒细胞瘤等。血管瘤、脂肪瘤及平滑肌瘤的镜下结构与发生在其他部位的同类肿瘤是完全相同的。 胆囊颗粒细胞瘤(granular cell tumor,GCT)非常罕见。世界上仅有20余例报道。既往该病被称为颗粒细胞成肌细胞瘤。该病多见于胆囊管,占肝外胆道系统GCT的37%。肉眼所见显示,胆囊管的局限性息肉样、褐黄色、较硬的小病变,造成胆囊管的狭窄和梗阻,导致胆囊的黏液囊肿。组织学显示神经源性,细胞内的嗜酸性颗粒,呈PAS强阳性反应。临床上,胆囊造影显示胆囊不显影或无功能。到目前为止,尚未见到胆囊
胆囊腺瘤又被进一步分为乳头状腺瘤和非乳头状腺瘤。两者发病率相近。 ①乳头状腺瘤:又可再分为有蒂和无蒂两种。前者多见,镜下显示呈分支状或树枝结构,带有较细的血管结缔组织蒂与胆囊壁相连,有单层立方上皮或柱状上皮覆盖,与周围正常的胆囊黏膜上皮移行较好。 ②非乳头状腺瘤:又称为腺管腺瘤。大部分有蒂,镜下可见多数增生的腺体被中等量的结缔组织间质包绕。偶尔腺体显示囊样扩张。覆盖的单层柱状上皮与胆囊黏膜上皮相连续。该型腺瘤以腺体的管状增殖为主体,故称为腺管腺瘤。有时可见杯状细胞或基底颗粒细胞的肠上皮化生改变。 少数腺瘤可介于乳头状腺瘤和非乳头状腺瘤之间,也可合并胆囊结石。腺瘤内癌或腺瘤癌变也时有报道。 关于腺瘤的癌变倾向,仍然存在争论,部分学者持否定意见,认为缺乏腺瘤癌变的直接证据。Vadheim(1944)首先报道了胆囊腺瘤癌变4例。近30年来不断有腺瘤恶变的报道:A.统计1989年国内报道,腺瘤的癌变率约为11.3%,1989年Ishikawa报道无蒂腺瘤癌变(33%)明显高于有蒂腺瘤(13%)。1982年,Kozulka报道了7例腺瘤恶变,有6例为乳头型腺瘤,其中半数含有管状腺瘤成分;B.腺瘤的大小与恶变的关系:Kozuka报道良性腺瘤的大小平均直径为(5.5±3.1)mm,而恶变的腺瘤平均直径为(17.6±4.4)mm,因此将判断腺瘤的良恶界限定为直径12mm,超过12mm者恶变的可能性很大。白井良夫(1986)认为,最大直径超过15mm的胆囊隆起性病变有相当高的恶性的可能性。我国学者则认为,超过10mm者应警惕有恶变,并将该项指标定为重要的手术指征之一。1988年,Koga报道94%的良性病变直径小于10mm,88%的恶性病变大于10mm,因此,当肿瘤超过10mm时应该考虑为恶性。事实上仍有少部分腺瘤在直径小于10mm时,就已经发生了癌变,所以小于10mm的腺瘤也不要放松警惕;C.1982年,小塚贞雄观察,随着腺瘤体积的增大,间质变少,腺管互相接近,上皮细胞核逐渐增大,部分出现假复层上皮细胞,癌的先行性病灶改变逐渐明显。在大的腺瘤中,常常出现上皮细胞排列紊乱,部分细胞核更大,上皮细胞的假复层排列更为明显,提示了腺瘤在组织学上有恶变的移行迹象;D.Kozuka观察了79例胆囊浸润癌中15例(19%)有腺瘤组织残余,提示部分胆囊癌变来源于早已存在的腺瘤组织。 上述提示:①腺瘤有较高的癌变率;②随着腺瘤的增大恶变率增高;③腺瘤组织内在组织学上有恶变移行迹象;④相当比例的胆囊浸润癌中有腺瘤组织残余,以上4点足以说明胆囊腺瘤是胆囊癌的癌前病变。 有人还注意到胆囊腺瘤癌变病例的年龄偏高,女性偏多。部分胆囊癌或腺瘤癌变的同时伴有胆囊结石,因此认为腺瘤癌变与胆石的存在及其对胆囊黏膜的慢性机械刺激有密切关系。不伴有胆结石的腺瘤很少恶变。 (2)来源于支持组织的胆囊良性肿瘤:此类良性肿瘤更为罕见,包括血管瘤、脂肪瘤、平滑肌瘤和颗粒细胞瘤等。血管瘤、脂肪瘤及平滑肌瘤的镜下结构与发生在其他部位的同类肿瘤是完全相同的。 胆囊颗粒细胞瘤(granular cell tumor,GCT)非常罕见。世界上仅有20余例报道。既往该病被称为颗粒细胞成肌细胞瘤。该病多见于胆囊管,占肝外胆道系统GCT的37%。肉眼所见显示,胆囊管的局限性息肉样、褐黄色、较硬的小病变,造成胆囊管的狭窄和梗阻,导致胆囊的黏液囊肿。组织学显示神经源性,细胞内的嗜酸性颗粒,呈PAS强阳性反应。临床上,胆囊造影显示胆囊不显影或无功能。到目前为止,尚未见到胆囊 浙公网安备
33010902000463号
浙公网安备
33010902000463号



