-
科室:
妇科
-
别名:
宫颈早期间质浸润癌
宫颈原位癌伴微小浸润灶
宫颈早期浸润癌
-
症状:
脓血性白带
白带增多
-
发病部位:
暂无
-
多发人群:
生育期、绝经期的女性
-
相关疾病:
暂无
宫颈微小型浸润癌是指只能在显微镜下检出而临床难以发现的临床前宫颈癌,由Mestwardt(1947)首先提出微小癌(microcarcinoma)的名称,40多年来对其名称、定义、诊断标准乃至治疗均很混乱。过去名称繁多、标准不一,如称早期浸润癌、早期间质浸润癌、微癌、镜下浸润癌及原位癌伴微小浸润灶等名称。为排除混乱、明确概念,国际妇产科联盟(FIGO)于1960年将早期浸润癌列入宫颈癌分期中的Ⅰa期,此后对宫颈癌的定义曾更改5~6次,1971年称之为早期间质浸润(early stromal invasive),1974年美国妇科肿瘤协会(SGO)提出微灶型浸润癌的定义,为癌变上皮浸润间质达基底膜下≤3mm,未波及淋巴管及血管,此定义被FIGO认可,1975年子宫颈癌委员会又修订为基底膜下浸润深度<5mm,无融合,无淋巴管及血管瘤栓。 为使众多的定义趋于统一,1985年FIGO根据间质浸润情况将Ⅰa期分为两个亚分期,1994年FIGO对Ⅰa期又作了新的规定如下(Greasman,1995): Ⅰ期:癌严格局限于宫颈。 Ⅰa期:镜下浸润癌,可测量的间质浸润深度≤5mm,宽度≤7mm。所有肉眼可见病变甚至仅有浅表浸润亦为Ⅰb期。 Ⅰa1期:可测量的间质浸润深度不超过3mm,宽度不超过7mm。 Ⅰa2期:可测量的间质浸润深度>3mm,但≤5mm,宽度不超过7mm。血管、淋巴间质浸润不改变分期,但应记录。[收起]
宫颈微小型浸润癌是指只能在显微镜下检出而临床难以发现的临床前宫颈癌,由Mestwardt(1947)首先提出微小癌(microcarcinoma)的名称,40多年来对其名称、定义、诊断标准乃至治疗均很混乱。过去名称繁多、标准不一,如称早期浸润癌、早期间质浸润癌、微癌、镜下浸润癌及原位癌伴微小浸润灶等名称。为排除混乱、明确概念,国际妇产科联盟(FIGO)于1960年将早期浸润癌列入宫颈癌分期中的Ⅰa期,此后对宫颈癌的定义曾更改5~6次,1971年称之为早期间质浸润(early stromal invasive),1974年美国妇科肿瘤协会(SGO)提出微灶型浸润癌的定义,为癌变上皮浸润间质达基底...[详细]
宫颈微小型浸润癌是宫颈上皮内瘤变CIN(主要是原位癌)向浸润癌发展过程中的一个重要的病变阶段。而CIN主要病因如下: 1.人类乳头状瘤病毒感染 近年来随着人类乳头状瘤病毒(HPV)感染与下生殖道关系研究的不断深入,发现HPV感染与子宫颈癌前病变的发生有着一定的关联。HPV感染作为一种特殊类型的性传播疾病是子宫颈上皮内瘤样病变发生的病因。分子生物学及流行病学研究表明人类乳头状瘤病毒有致癌性。HPV根据其致癌性不同可分为不同类型:HPV16,18,45,56为高危型,HPV31,33,35等11种为中危型,HPV6,11,26等8种为低危型。CINⅠ及亚临床HPV感染常为HPV6,11型,CIN Ⅲ80%为HPV16型感染。 子宫颈重度不典型增生其细胞内染色体常伴有HPV基因的整合,从而启动E1、E2基因,导致病毒基因在宫颈上皮内的表达,其后E6、E7基因编码合成多功能蛋白从而干扰细胞生长,在16,18型高危的HPV感染者起着重要的细胞癌变作用。高危型HPVE6蛋白可与肿瘤抑制基因p53结合,导致p53降解,E7基因产物是一种核磷酸蛋白与肿瘤抑制基因retinoblastoma基因(PRb)产物结合导致其功能灭活,从而影响其抑制细胞生长的作用。 2.其他因素 (1)吸烟:吸烟与宫颈上皮内瘤样病变的发生有一定关系,其降解物尼古丁与致肺癌类似的宫颈刺激性,在宫颈上皮内瘤样病变的发生中起重要作用。 (2)微生物感染:淋球菌,单纯疱疹病毒(HSV),滴虫感染可增加对HPV的易感性,从而与宫颈上皮内瘤样病变的发生有关。 (3)内源性与外源性免疫缺陷:免疫缺陷病毒的感染可致CIN的发生增加。如Hodgkin病、白血病、胶原性血管病与HPV感染性疾病发生有关。[收起]
宫颈微小型浸润癌是宫颈上皮内瘤变CIN(主要是原位癌)向浸润癌发展过程中的一个重要的病变阶段。而CIN主要病因如下: 1.人类乳头状瘤病毒感染 近年来随着人类乳头状瘤病毒(HPV)感染与下生殖道关系研究的不断深入,发现HPV感染与子宫颈癌前病变的发生有着一定的关联。HPV感染作为一种特殊类型的性传播疾病是子宫颈上皮内瘤样病变发生的病因。分子生物学及流行病学研究表明人类乳头状瘤病毒有致癌性。HPV根据其致癌性不同可分为不同类型:HPV16,18,45,56为高危型,HPV31,33,35等11种为中危型,HPV6,11,26等8种为低危型。CINⅠ及亚临床HPV感染常为HPV6,1...[详细]
1.Ⅰa1期 癌细胞向上皮层深处有微小浸润。癌细胞浸润初期时呈芽状,随后呈圆形,分叉状或舌状,有时在广泛累及腺体的基础上,在病灶边缘出现浸润,周围间质中有许多淋巴细胞浸润。 2.Ⅰa2期 癌灶可测量,浸润上皮下的深度不超过5mm,宽度不超过7mm,病灶有小浸润灶融合,癌细胞可呈各种分化程度,有时呈团块状,有时呈由很多钉脚形成的网状结构。周围间质中有许多圆形细胞浸润,有时可见巨细胞,间质纤维松弛或收缩。
宫颈微灶浸润癌同原位癌一样无特殊症状和体征,Betsill(1985)报道33%~81%的病例无症状。部分有白带增多、接触性出血或不规则阴道流血及慢性宫颈炎的种种表现。据统计56.7%的微癌有接触性出血和不规则出血,无症状者占40%。一些作者报告慢性宫颈炎占39.6%,轻、中度糜烂占28.3%~75.0%,重度糜烂占7.5%,白斑占3.8%,临床可疑癌占12.5%,而宫颈光滑所占比例(9.4%~12.5%)却低于CIN。
1.细胞学检查 细胞学诊断的准确性与病变程度有关,中国医学科学院肿瘤医院在宫颈癌高发区的普查资料显示,在早期宫颈癌(包括原位癌和早期浸润癌)和宫颈非典型增生中,细胞学异常的出现率明显不同,分别为巴氏Ⅱa 3.1%和31.6%、Ⅱb 21.5%和32.9%、Ⅲ18.5%和15.2%、Ⅳ35.4%和7.6%及Ⅴ18.5%和10.1%。在二者中的细胞学阳性率(Ⅳ+Ⅴ级)有显著差异,分别为53.8%和17.7%,说明细胞学在初筛早期宫颈癌中的重要意义(章文华等,1994),见表1。Frable等(1998)报告传统细胞学检查的阳性预测值为80%,有10%~15%的假阴性。最近,细胞学新检查技术薄层液基细胞学(TCT)的应用提高了检出率。HSIL和癌的阳性率分别为92.9%和100%,常规涂片则为77.8%和90.9%(Martha等,1999)。中国医学科学院肿瘤医院在中美协作项目中首次在国内使用TCT,1997例中HSIL和鳞癌的阳性检出率分别为93.2%和100%。 2.阴道镜检查 在诊断CIN和早期宫颈癌中,阴道镜和细胞学是缺一不可的辅助诊断方法。早期浸润癌的阴道镜图像与CIN Ⅲ级相仿,但更显异常,“三联图像”较常见,醋白上皮较厚、边界清晰,表面稍隆起或不规则,点状血管和(或)镶嵌粗大而不规则,血管扩张、间距增加,可见异型血管如螺旋状、发夹或逗点状等。有研究在普查中应用阴道镜检查,按Coppleson(1986)的阴道镜像分组标准,重度异常(即Ⅲ级)在早期癌和非典型增生中的比例分别是87.1%和20.98%,在62例早期癌中除2例正常或良性阴道镜所见外,异常图像达96.7%见表2。阴道镜与细胞学合用加颈管刮术无1例浸润癌漏诊(章文华等,1994),但阴道镜检查难以鉴别宫颈间质有无浸润。
2.阴道镜检查 在诊断CIN和早期宫颈癌中,阴道镜和细胞学是缺一不可的辅助诊断方法。早期浸润癌的阴道镜图像与CIN Ⅲ级相仿,但更显异常,“三联图像”较常见,醋白上皮较厚、边界清晰,表面稍隆起或不规则,点状血管和(或)镶嵌粗大而不规则,血管扩张、间距增加,可见异型血管如螺旋状、发夹或逗点状等。有研究在普查中应用阴道镜检查,按Coppleson(1986)的阴道镜像分组标准,重度异常(即Ⅲ级)在早期癌和非典型增生中的比例分别是87.1%和20.98%,在62例早期癌中除2例正常或良性阴道镜所见外,异常图像达96.7%见表2。阴道镜与细胞学合用加颈管刮术无1例浸润癌漏诊(章文华等,1994),但阴道镜检查难以鉴别宫颈间质有无浸润。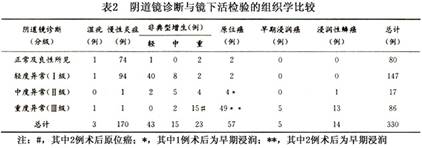 [收起]
1.细胞学检查 细胞学诊断的准确性与病变程度有关,中国医学科学院肿瘤医院在宫颈癌高发区的普查资料显示,在早期宫颈癌(包括原位癌和早期浸润癌)和宫颈非典型增生中,细胞学异常的出现率明显不同,分别为巴氏Ⅱa 3.1%和31.6%、Ⅱb 21.5%和32.9%、Ⅲ18.5%和15.2%、Ⅳ35.4%和7.6%及Ⅴ18.5%和10.1%。在二者中的细胞学阳性率(Ⅳ+Ⅴ级)有显著差异,分别为53.8%和17.7%,说明细胞学在初筛早期宫颈癌中的重要意义(章文华等,1994),见表1。Frable等(1998)报告传统细胞学检查的阳性预测值为80%,有10%~15%的假阴性。最近,细胞学新检查技术薄层液...[详细]
[收起]
1.细胞学检查 细胞学诊断的准确性与病变程度有关,中国医学科学院肿瘤医院在宫颈癌高发区的普查资料显示,在早期宫颈癌(包括原位癌和早期浸润癌)和宫颈非典型增生中,细胞学异常的出现率明显不同,分别为巴氏Ⅱa 3.1%和31.6%、Ⅱb 21.5%和32.9%、Ⅲ18.5%和15.2%、Ⅳ35.4%和7.6%及Ⅴ18.5%和10.1%。在二者中的细胞学阳性率(Ⅳ+Ⅴ级)有显著差异,分别为53.8%和17.7%,说明细胞学在初筛早期宫颈癌中的重要意义(章文华等,1994),见表1。Frable等(1998)报告传统细胞学检查的阳性预测值为80%,有10%~15%的假阴性。最近,细胞学新检查技术薄层液...[详细]
1.宫颈活检及颈管刮术 宜在肉眼观察(ⅥA)或阴道镜指示下做宫颈多点活检,在疑癌处深取活检或大的楔形活检,尤其临床怀疑腺癌时切取活检及颈管刮术更有必要(Teshima等,1985;章文华等,1993)。因多种原因,即使阴道镜下多点活检仍有可能遗漏早期浸润病变,导致术前诊断不足。 2.宫颈锥形切除术 仍是微灶型浸润癌最重要、最可靠的诊断方法。多数作者认为只有锥切活检才能对MI-CA做出准确的诊断,但对取材、切片、制片及病理诊断等技术要求严格,否则易造成漏诊或诊断过高。随着早期联合诊断方法的应用,诊断性锥切率明显下降。近年由于CIN和早期宫颈癌的年轻化趋势明显,宫颈锥切术的应用增多。 (1)其指征修订为: ①细胞学多次阳性,阴道镜检查阴性或不满意或阴道镜下活检及颈管刮术均阴性者。 ②细胞学检查与阴道镜定位活检或颈管刮术结果不符。 ③碘染、VIA或阴道镜下活检疑为早期浸润癌者。 ④级别高的CIN病变超出阴道镜检查范围,延伸至颈管内。 ⑤临床怀疑早期腺癌,细胞学正常或异常,阴道镜检查未见明显CIN或鳞状细胞癌的异常图像。 对细胞学和(或)阴道镜仅提示SPI或CINⅠ级的年轻患者,应尽量避免锥切,临床或阴道镜检查可疑浸润癌者则为手术禁忌证。 (2)锥切时应注意以下几点: ①锥切前必须有细胞学涂片、阴道镜检查或碘试验。 ②避免过多的阴道和宫颈准备,以免损伤宫颈上皮。 ③采用冷刀锥切。 ④术前扩张宫颈管并做颈管刮术。 ⑤锥切范围包括阴道镜检查的异常范围、转化区及颈管下段。 3.宫颈环状电切术(LEEP)及大环状转化区切除术(LLETZ) 作为一种新的CIN和早期癌的诊断和治疗方法,20世纪90年代以来不少作者有报道,Meesing等(1994)认为LLETZ锥切活检的指征是: (1)不满意阴道镜检查。 (2)颈管刮术阳性。 (2)细胞学与宫颈活检结果不一致(超过2个级别)。 (4)病变严重,如重度非典型增生或细胞学提示浸润性变化。 这种诊断方法具有热损伤,是否适用于早期浸润癌的诊断,尚待进一步研讨。20世纪90年代后尽管LEEP治疗作为诊治方法已被较多的应用,但对细胞学或阴道镜下怀疑早期浸润癌者,仍主张用冷刀锥切(CKC)较为适宜。[收起]
1.宫颈活检及颈管刮术 宜在肉眼观察(ⅥA)或阴道镜指示下做宫颈多点活检,在疑癌处深取活检或大的楔形活检,尤其临床怀疑腺癌时切取活检及颈管刮术更有必要(Teshima等,1985;章文华等,1993)。因多种原因,即使阴道镜下多点活检仍有可能遗漏早期浸润病变,导致术前诊断不足。 2.宫颈锥形切除术 仍是微灶型浸润癌最重要、最可靠的诊断方法。多数作者认为只有锥切活检才能对MI-CA做出准确的诊断,但对取材、切片、制片及病理诊断等技术要求严格,否则易造成漏诊或诊断过高。随着早期联合诊断方法的应用,诊断性锥切率明显下降。近年由于CIN和早期宫颈癌的年轻化趋势明显,宫颈锥切术的应用增多。...[详细]
1985年及1994年FIGO对Ⅰa期的诊断标准不但要求明确浸润深度,而且要求计算病变的水平播散范围,提示宫颈微灶浸润癌的诊断是组织学诊断,必须根据包括全部宫颈癌变在内的宫颈切除或宫颈锥形切除、全子宫切除标本的连续或亚连续切片显微镜检查才能确诊。因此,在诊断MICA中强调2点:①辅助诊断方法联合使用的必要性;②取材及组织精心制作的重要性。 诊断的病理学标准: 宫颈微灶浸润癌的诊断标准虽经多次修改,仍存在分歧,问题主要集中在以下几个方面: 1.浸润间质的深度 是诊断MICA最重要的定量定性标准。国内外不同作者的标准不一,测量的深度可1~9mm不等。测量的方法也不尽相同,多数从基底膜开始测量,也有从癌表面以垂直方向测量至癌的浸润尖端(柯应夔,1992)。关于间质浸润深度,最初Mestwavdt以≤5mm作为诊断标准,以后不少作者沿用此标准,但发现MICA的淋巴转移率(1.2%)和死亡率很低(Hasumi等,1986)。部分国内外学者主张浸润深度应以≤3mm为界,因发现Ⅰa期淋巴结转移大多发生在浸润深度3.1~5.0mm间。也有认为≤1mm为好,以体现既有间质浸润而又无转移。 2.肿瘤面积和体积 Burghardt和Holzer曾提出体积是决定预后的一个重要因素,一般以500mm3为界,早已被欧洲的病理学家所接受,FIGO于1985年采用肿瘤浸润深度及宽度两个参数作为区别Ⅰa1及Ⅰa2及鉴别Ⅰb期的标准,由于镜下测量技术、体积测量的复杂性及主观因素等,有学者持反对意见。目前FIGO关于水平浸润的诊断标准已被多数作者接受。 3.脉管(淋巴管和血管)浸润 作为一个诊断标准意见不一,多数认为脉管与淋巴结转移及复发有关(Boyce等,1981;Van Nagell等,1983),因此,主张脉管内有瘤栓不应再诊为MICA,但也有一些学者持否定态度(Simon等,1986)。Hasumi等(1980)报告135例MICA,在6例脉管浸润中无1例发生淋巴结转移。Coppleson(1992)收集几组报告证明脉管与浸润深度的关系:浸润<1mm,脉管受侵为0%~8%,3~5mm时则为12%~43%,说明脉管受侵是与浸润深度有关的一个因素。 4.浸润间质的病变形态(病灶融合) Fidler等(1959)首先提出病灶融合是与转移相关的一个参数,相反有认为浸润较深时融合病变常见,但与发生淋巴转移似无明显关系。Simon等(1986)认为病灶融合的概念含糊不清,且带有较多的主观性。[收起]
1985年及1994年FIGO对Ⅰa期的诊断标准不但要求明确浸润深度,而且要求计算病变的水平播散范围,提示宫颈微灶浸润癌的诊断是组织学诊断,必须根据包括全部宫颈癌变在内的宫颈切除或宫颈锥形切除、全子宫切除标本的连续或亚连续切片显微镜检查才能确诊。因此,在诊断MICA中强调2点:①辅助诊断方法联合使用的必要性;②取材及组织精心制作的重要性。 诊断的病理学标准: 宫颈微灶浸润癌的诊断标准虽经多次修改,仍存在分歧,问题主要集中在以下几个方面: 1.浸润间质的深度 是诊断MICA最重要的定量定性标准。国内外不同作者的标准不一,测量的深度可1~9mm不等。测量的方法...[详细]
宫颈微灶型浸润癌的治疗以手术为主,但治疗方式与范围悬殊很大,可从锥切术到广泛性子宫切除加盆腔淋巴结清扫术。 1.影响治疗的因素 (1)诊断标准不一致,不少资料是回顾性研究的报告。 (2)术前未能正确诊断:Simon等(1986)报告30%的早期浸润癌被漏诊。Coppleson(1992)提及有4%~28%的浸润癌诊断为镜下浸润,有7%~50%的CIN实际上是镜下浸润癌,说明早期间质浸润癌的准确诊断并不容易,往往过高或偏低。 (3)对该病变的性质认识不足: ①Ⅰa期的淋巴结转移:文献报告不一致,国外20世纪60~70年代资料的淋巴转移率为0.8%(1118例中仅9例),国内资料为0.64%(624例中仅4例)。多数认为淋巴转移与浸润深度密切相关,浸润深度在1mm以内者未发现淋巴转移,3mm以内的淋巴转移率不到1%,3~5mm者则高达14.8%。Benson等(1977)报告浸润深度≤3mm和3.1~5.0mm者,淋巴转移率分别为0%和2.7%。Coppleson(1992)统计并收集20世纪80年代5位作者的资料,浸润深度≤3mm的404例中淋巴转移仅2例(为0.5%),3.1~5.0mm的146例中有12例(为8.0%)。有作者报道36例浸润深度在3~5mm之间,仅2例有转移5.6%(Sevin等,1992)。 ②脉管浸润与淋巴转移的关系:目前尚无定论,Boyce等(1981)发现伴血管浸润者淋巴转移较多。另有作者却有相反的报道,有脉管浸润者淋巴转移很少,而无脉管浸润者却有淋巴转移(Creasman等,1985;Simon等,1986)。一般认为脉管浸润与淋巴结转移及复发可能有一定关系。但最近一组研究资料表明,Ⅰa期宫颈癌的转移及复发率均低,且与脉管浸润无关(美国GOG,1998)。 ③对宫颈微灶型腺癌认识不足:甚至不易识别,因此易漏诊或误诊。Bertrand等(1987)认为此类病变少见,除缺乏认识外,无明确的细胞学、阴道镜和组织学标准,因腺、鳞两种病理类型的病变常同时并存而易被忽略。 2.治疗原则和方法 对宫颈微灶型浸润癌的处理,目前多数主张缩小手术范围,原则上应根据浸润深度、病变范围、有无脉管受累、病灶是否融合及病理类型等,在准确诊断的基础上选择恰如其分的术式。在宫颈癌诊断规范中,对Ⅰa期主张行次广泛子宫切除术(江森等,1990;吴爱如,1999),而近年有作者采用保守性手术(激光锥切和气化联合使用)治疗MICA 90例,治愈率为96.7%,不全切除率和真正的残存肿瘤分别为17.8%和10%(Ueki等,1994)。Creasman等(1998)报告一组美国GOG的研究结果,188例Ⅰa2期(间质浸润3~5mm)在宫颈锥切(CKC)后的子宫切除标本中,无浸润者的淋巴转移、复发或死亡的危险相当低,5年生存率为100%,认为此类病人行锥切术即可,但需严密随访。可见迄今仍不一致。纵观国内外见解及以上所述的特殊性,仅供参考的治疗方案如下: (1)Ⅰa1期(浸润深度≤3mm):行筋膜外全子宫切除术,欲保留生育功能的年轻患者或要求保留子宫的患者,可采用宫颈冷刀锥切术(CKC)。 (2)Ⅰa2期(浸润深度3~5mm):无脉管浸润、病灶局限者,行扩大的筋膜外全子宫切除术(阴道切除1~2cm),病灶下1cm左右。要求保留生育功能或子宫者可行CKC,但术后需严密随诊观察。 (3)Ⅰa2期伴脉管浸润、病灶融合、多发、细胞分化不良者,则应采用次广泛子宫切除加选择性盆腔淋巴切除。 (4)拒绝手术或有手术禁忌证的患者,可行放射治疗(单纯腔内治疗即可)。Ⅰa2期细胞分化不良者应加体外放疗。 (5)如手术前诊断不足或漏诊、肿瘤体积大、手术未切净或伴脉管浸润、病灶融合疑浸润癌时,术后宜补充放疗以减少术后复发及盆腔淋巴转移,其价值尚待探讨。 (6)对微灶型腺癌的处理目前尚无一致意见,根据腺癌特有的生物学特征,认为采取比早期浸润鳞癌更为积极的根治性手术为妥。[收起]
宫颈微灶型浸润癌的治疗以手术为主,但治疗方式与范围悬殊很大,可从锥切术到广泛性子宫切除加盆腔淋巴结清扫术。 1.影响治疗的因素 (1)诊断标准不一致,不少资料是回顾性研究的报告。 (2)术前未能正确诊断:Simon等(1986)报告30%的早期浸润癌被漏诊。Coppleson(1992)提及有4%~28%的浸润癌诊断为镜下浸润,有7%~50%的CIN实际上是镜下浸润癌,说明早期间质浸润癌的准确诊断并不容易,往往过高或偏低。 (3)对该病变的性质认识不足: ①Ⅰa期的淋巴结转移:文献报告不一致,国外20世纪60~70年代资料的淋巴转移率...[详细]
台北荣总医院(1975~1986)追踪226位显微侵犯病例(Ⅰa)的统计,复发率是2.2%(5/226)。其中属于Ⅰa1,3mm以下侵犯的复发率是1.8%(3/167);Ⅰa2,深3~5mm,宽7mm以下的复发率为3.4%(2/59)。


 2.阴道镜检查 在诊断CIN和早期宫颈癌中,阴道镜和细胞学是缺一不可的辅助诊断方法。早期浸润癌的阴道镜图像与CIN Ⅲ级相仿,但更显异常,“三联图像”较常见,醋白上皮较厚、边界清晰,表面稍隆起或不规则,点状血管和(或)镶嵌粗大而不规则,血管扩张、间距增加,可见异型血管如螺旋状、发夹或逗点状等。有研究在普查中应用阴道镜检查,按Coppleson(1986)的阴道镜像分组标准,重度异常(即Ⅲ级)在早期癌和非典型增生中的比例分别是87.1%和20.98%,在62例早期癌中除2例正常或良性阴道镜所见外,异常图像达96.7%见表2。阴道镜与细胞学合用加颈管刮术无1例浸润癌漏诊(章文华等,1994),但阴道镜检查难以鉴别宫颈间质有无浸润。
2.阴道镜检查 在诊断CIN和早期宫颈癌中,阴道镜和细胞学是缺一不可的辅助诊断方法。早期浸润癌的阴道镜图像与CIN Ⅲ级相仿,但更显异常,“三联图像”较常见,醋白上皮较厚、边界清晰,表面稍隆起或不规则,点状血管和(或)镶嵌粗大而不规则,血管扩张、间距增加,可见异型血管如螺旋状、发夹或逗点状等。有研究在普查中应用阴道镜检查,按Coppleson(1986)的阴道镜像分组标准,重度异常(即Ⅲ级)在早期癌和非典型增生中的比例分别是87.1%和20.98%,在62例早期癌中除2例正常或良性阴道镜所见外,异常图像达96.7%见表2。阴道镜与细胞学合用加颈管刮术无1例浸润癌漏诊(章文华等,1994),但阴道镜检查难以鉴别宫颈间质有无浸润。
 浙公网安备
33010902000463号
浙公网安备
33010902000463号



