什么样的肠息肉需要及时切除及密切随访
2016年08月02日 10980人阅读 返回文章列表
从结肠直肠黏膜表面突出到肠腔的息肉状病变,在未确定病理性质前均称为息肉。息肉是起源于上皮组织非黏膜下肿瘤的隆起。
临床上息肉分为以下三类
(1)肿瘤性息肉 包括管状腺瘤、绒毛状腺瘤、混合型腺瘤。其中管状腺瘤最多见,无蒂腺瘤的癌变率较有蒂腺瘤高,腺瘤越大,癌变的可能性越大,腺瘤结构中绒毛状成分越多,癌变的可能性越大。
(2)非肿瘤性息肉 癌变较少。包括幼年性息肉和炎性息肉。
(3)肠息肉病 在肠道广泛出现数目多于100颗以上的息肉,并具有其特殊的临床表现时,称为肠息肉病。常见的有:①黑斑息肉病,是一种少见的显性遗传性疾病,特点为胃肠道多发性息肉伴口腔黏膜、口唇、口周、肛周及双手指掌、足底有黑色素沉着。以小肠息肉为主,约30%的病人有结、直肠息肉。息肉的性质为错构瘤性息肉。②家族性腺瘤性息肉病,是一种常染色体显性遗传病,常在青春发育期出现结、直肠腺瘤,甚至可满布所有结、直肠黏膜,如不及时治疗,终将发生癌变。此病有时会出现以下两种综合征:a、家族性腺瘤性息肉病并多发性骨瘤和多发性软组织瘤(加德纳综合征)。b、家族性腺瘤性息肉病并中枢神经系统恶性肿瘤(特科特综合征)。
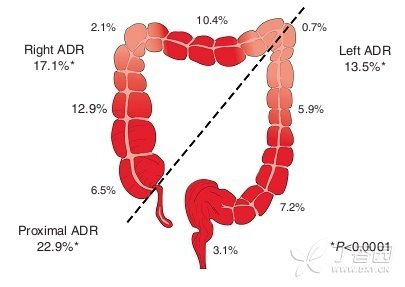
结肠各段腺瘤性息肉的检出率
具体介绍
1、 幼年性息肉:约90%发生于10岁以下儿童,以男孩为多见。外观为圆形或卵圆形,表面光滑。90%生长于距肛门25厘米的范围内,直径多数小于1厘米,绝大多数有蒂,约25%为多发性,组织学上表现为分化好而大小不规则的腺体,有的形成囊性扩张,中贮粘液,间质增生,并有较多炎性细胞浸润,有时表面有溃疡形成。此类息肉一般不发生恶变。
2、 增生性息肉:增生性息肉是最常见的一种息肉,又名化生性息肉。分布以远侧大肠为多,一般均较小,直径很少超过1厘米,其外形为黏膜表面的一个小滴状凸起,表面光滑,基底较宽,多发性亦常见,组织学上次种息肉是由增大而规则的腺体形成,腺体上皮细胞增多造成皮皱缩呈锯齿形,细胞核排列规则,其大小及染色质含量变化很小,核分裂相少见。其重要特点是肠腺隐窝的中、下段都有成熟的细胞出现。增生性息肉不发生恶变。
3、 炎症性息肉:炎症性息肉又名假息肉,是肠粘膜长期慢性炎症引起的息肉样肉芽肿,这种息肉多见于溃疡性结肠炎,慢性血吸虫病,阿米巴痢疾及肠结核等病的病变肠道中。常为多发性,多数较小,直径常在1厘米以下,病程较长者,体积可增大。外形多较窄、长、蒂阔而远端不规则。有时呈桥状,两端附着与粘膜,中段游离。组织学表现为纤维性肉芽组织,上皮成分亦可呈间叶样变,尚不能肯定。
4、 腺瘤:
(1)管状腺瘤:是圆形或椭圆形的息肉,表面光滑或有分叶,大小不一,但大部分直径在1厘米以下。80%有蒂。组织学表现为多数管状腺腺体,未成熟细胞分布于腺体的所有水平。可有不同程度的间叶样变,有时亦有少量乳头增生。其癌变率在1%~5%左右。
(2)绒毛状腺瘤:较管状腺瘤少见,绝大多数为单发。一般体积都较大,直径大多在1厘米以上,大部分为广基,约10~20%可以有蒂。表面呈暗红色,粗糙或呈绒毛状突起或小结节状,质软易碎,触之能活动,如触及硬结或固定,则表示有癌变可能。分布以直肠最多,其次为乙状结肠。组织学表现为上皮呈乳头样生长,中心为血管结缔组织间质,亦伴随上皮一起增生,分之成乳头样生长,上皮细胞多间变明显。其癌变率较管状腺瘤大10倍以上。
(3)混合型腺瘤:是同时具有上述两种结构的腺瘤。其癌变率介于管状腺瘤与绒毛状腺瘤之间。
5、家族性结肠息肉 家族性结肠息肉便血归属于腺瘤性息肉综合征,是一种常染色体显性遗传性疾病,偶见于无家族史者,全结肠与直肠均可有多发性腺瘤,多数腺瘤有蒂,乳头状较少见,息肉数从100左右到数千个不等,自黄豆大小至直径数厘米,常密集排列,有时成串,其组织结构与一般腺瘤无异。
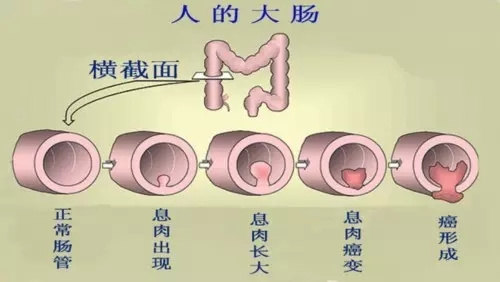
腺瘤性息肉恶变模式图
治疗
目前常见的内镜下息肉切除术主要有勒除器息肉切除术 (SS)、内镜下黏膜切除术 (EMR)、分次EMR(pEMR) 及内镜黏膜下剥离术 (ESD) 等、
家族性结肠息肉,息肉数量多,癌病风险高,多建议外科手术切除结肠。
欢迎和本人预约消化道息肉(大于10mm)、早期癌(高级别上皮内瘤变)、平滑肌瘤、间质瘤、神经内分泌肿瘤(类癌)、贲门失弛缓症ESTD/ESD/POEM手术

 浙公网安备
33010902000463号
浙公网安备
33010902000463号



